Abstract
Background
Health maintenance and monitoring of transplant candidates, the great majority of whom are undergoing chronic dialysis, can be a determinant of post-transplant prognosis. New issues such as malignancy, inflammation, cardiovascular disease, and psychosocial problems might arise among potential recipients, which may lead to cancellation of the transplantation.
Methods
A questionnaire, including questions regarding follow-up monitoring, was sent to 66 transplant centers, and responses to the survey were obtained from 35 centers (53%). A similar questionnaire was sent to 217 wait-listed patients, and 164 (76%) responded.
Results
Regular contact between the transplant center and patients was maintained by only 37% of the centers. No consistent pattern of contact was observed for 11%. Sixty percent of the centers monitored patients by telephone. Three-fourths of the transplant centers monitored their patients annually or every 6 months. A cancer screening program was run by only 17% of the centers, and 29% did not routinely request cardiac screening. Most centers (83%) informed their patients of the features of marginal kidneys. However, many patients (69%) reported not hearing about marginal kidneys, and 43% indicated that a cadaver transplant was cancelled because of a cadaver donor problem.
Conclusions
Our survey indicates that the necessity for routine follow-up monitoring is broadly recognized by 86% of transplant centers and 78% of wait-listed patients However, no formal monitoring guidelines currently exist for wait-listed patients in Korea. Therefore, guidelines are absolutely necessary for improving the quality of post-transplant life.
Go to : 
References
1). Korean Network for Organ Sharing (KONOS) [Internet]. Seoul: KONOS;2010. Available from:. http://www.konos. go.kr. (국립장기이식관리센터 [Internet]. Seoul: KONOS; 2010. Available from:. http://www.konos.go.kr. .).
2). Danovitch GM, Hariharan S, Pirsch JD, Rush D, Roth D, Ramos E, et al. .;. Clinical Practice Guidelines Committee of the American Society of Transplantation. Management of the waiting list for cadaver kidney transplants: report of a survey and recommendations by the clinical practice guidelines committee of the American Society of Transplantation. J Am Soc Nephrol. 2002; 13:528–35.
3). Ojo AO, Hanson JA, Meier-Kriesche H, Okechukwu CN, Wolfe RA, Leichtman AB, et al. Survival in recipients of marginal cadaveric donor kidneys compared with other recipients and wait-listed transplant candidates. J Am Soc Nephrol. 2001; 12:589–97.

4). Meier-Kriesche HU, Port FK, Ojo AO, Rudich SM, Hanson JA, Cibrik DM, et al. Effect of waiting time on renal transplant outcome. Kidney Int. 2000; 58:1311–7.

5). Rostand SG. Coronary heart disease in chronic renal insufficiency: some management considerations. J Am Soc Nephrol. 2000; 11:1948–56.
6). Danovitch GM. The epidemic of cardiovascular disease in chronic renal disease: a challenge to the transplant physician. Graft. 1999; 2(Suppl II):S108–S12.
7). Middleton RJ, Parfrey PS, Foley RN. Left ventricular hypertrophy in the renal patient. J Am Soc Nephrol. 2001; 12:1079–84.

8). Cecka JM. The UNOS Scientific Renal Transplant Registry. Cecka JM, Terasaki PI, editors. Clinical Transplants 1999. Los Angeles: UCLA Immunogenetics Center;2000. p. 3–16.
9). Gaston RS, Dannovitch GM, Adams PL, Wynn JJ, Merion RM, Deierhoi MH, et al. The report of a national conference on the wait list for kidney transplantation. Am J Transplant. 2003; 3:775–85.

10). Penn I. Occurrence of cancers in immunosuppressed organ transplant recipients. Clin Transpl. 1994. 99–109.
11). Matas AJ, Simmons RL, Kjellstrand CM, Buselmeier TJ, Najarian JS. Increased incidence of malignancy during chronic renal failure. Lancet. 1975; 1:883–6.

12). Curtis JR. Cancer and patients with end-stage renal failure. Br Med J (Clin Res Ed). 1982; 284:69–70.

13). Lee JE, Han SH, Cho BC, Park JT, Yoo TH, Kim BS, et al. Cancer in patients on chronic dialysis in Korea. J Korean Med Sci. 2009; 24(Suppl 1):S95–S101.

14). Stengel B. Chronic kidney disease and cancer: a troubling connection. J Nephrol. 2010; 23:253–62.
15). Kim JK, Lee KY, Kim EJ, Kim SJ, Seo JW, Yoon JW, et al. Malignancy in patients on dialysis for ESRD. Korean J Nephrol. 2007; 26(Suppl 1):S402. (김진경, 이영기, 김은정, 김수진, 서장원, 윤종우, 등. 말기 신부전 환자에서 악성 종양의 발생. 대한신장학회지 2007;26 Suppl 1: S402.).
16). Kauffman HM, Cherikh WS, McBride MA, Cheng Y, Hanto DW. Posttransplant de novo malignancies in renal transplant recipients: the past and present. Transpl Int. 2006; 19:607–20.

17). Maisonneuve P, Agodoa L, Gellert R, Stewart JH, Buccianti G, Lowenfels AB, et al. Cancer in patients on dialysis for end-stage renal disease: an international collaborative study. Lancet. 1999; 354:93–9.

18). Denton MD, Magee CC, Ovuworie C, Maulyyedi S, Pascual M, Colvin RB, et al. Prevalence of renal cell carcinoma in patients with ESRD pretransplantation: a pathologic analysis. Kidney Int. 2002; 61:2201–9.

19). Farivar-Mohseni H, Perimutter AE, Wilson S, Shingleton WB, Bigler SA, Fowler JE Jr. Renal cell carcinoma and end stage renal disease. J Urol. 2006; 175:2018–20. discussion 2021.

20). Truong LD, Krishnan B, Cao JT, Barrios R, Suki WN. Renal neoplasm in acquired cystic kidney disease. Am J Kidney Dis. 1995; 26:1–12.

21). Swindle P, Falk M, Rigby R, Petrie J, Hawley C, Nicol D. Transitional cell carcinoma in renal transplant recipients: the influence of compound analgesics. Br J Urol. 1998; 81:229–33.

22). Ojo AO, Hanson JA, Wolfe RA, Leichtman AB, Agodoa LY, Port FK. Long term survival in renal transplant recipients with graft function. Kidney Int. 2000; 57:307–13.
23). Mohi-ud-din K, Bali HK, Banerjee S, Sakhuja V, Jha V. Silent myocardial ischemia and high-grade ventricular arrhythmias in patients on maintenance hemodiaysis. Ren Fail. 2005; 27:171–5.
24). Jeong JC, Ro H, Hwang YH, Lee HK, Ha J, Ahn C, et al. Cardiovascular diseases after kidney transplantation in Korea. J Korean Med Sci. 2010; 25:1589–94.

25). Herzog CA. How to manage the renal patient with coronary heart disease: the agony and the ecstasy of opin-ion-based medicine. J Am Soc Nephrol. 2003; 14:2556–72.

26). Morales E, Gutierrez E, Andres A. Treatment with cal-cimmetics in kidney transplantation. Transplant Rev (Orlando). 2010; 24:79–88.
27). Merion RM, Ashby VB, Wolfe RA, Distant DA, Hulbert-Shearon TE, Metzger RA, et al. Deceased-donor characteristics and the survival benefit of kidney transplantation. JAMA. 2005; 294:2726–33.

28). Kauffman HM, McBride MA, Rosendale JD, Ellison MD, Daily OP, Wolf JS. Trends in organ donation, recovery and disposition: UNOS data for 1988–1996. Transplant Proc. 1997; 29:3303–4.

29). Tullius SG, Reutzel-Selke A, Nieminen-Kelha M, Jonas S, Egermann F, Heinzelmann T, et al. Contribution of donor age and ischemic injury in chronic renal allograft dysfunction. Transplant Proc. 1999; 31:1298–9.

30). Cecka JM, Shoskes DA, Gjertson DW. Clinical impact of delayed graft function for kidney transplantation. Transplant Rev. 2001; 15:57–67.
Go to : 
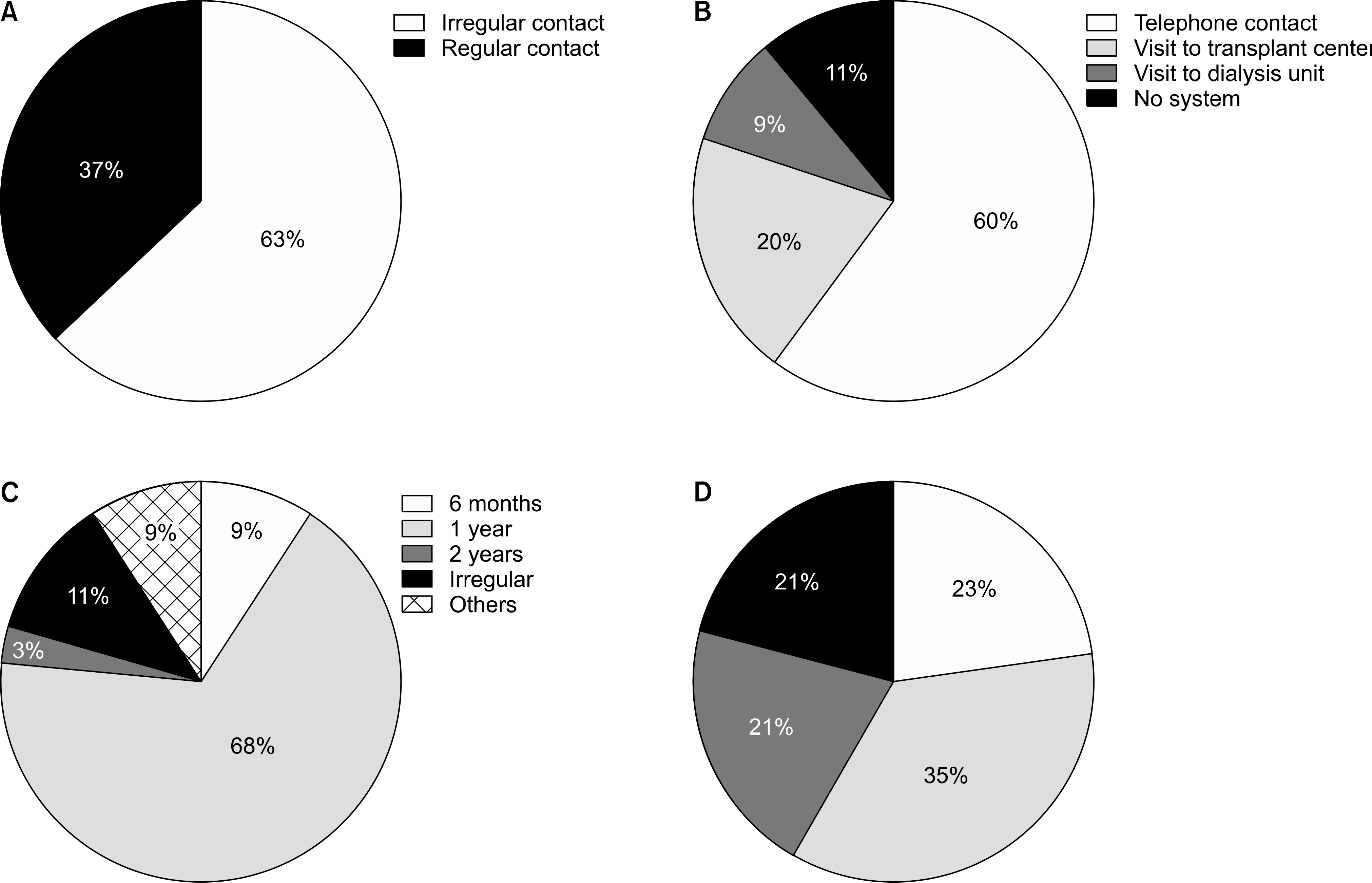 | Fig. 1.Contact pattern and method of transplantation centers to patients on the waiting list. (A) % regular contact. (B) Method of contact. (C) Frequency of contact reported by transplantation centers. (D) Frequency of contact reported by patients. |
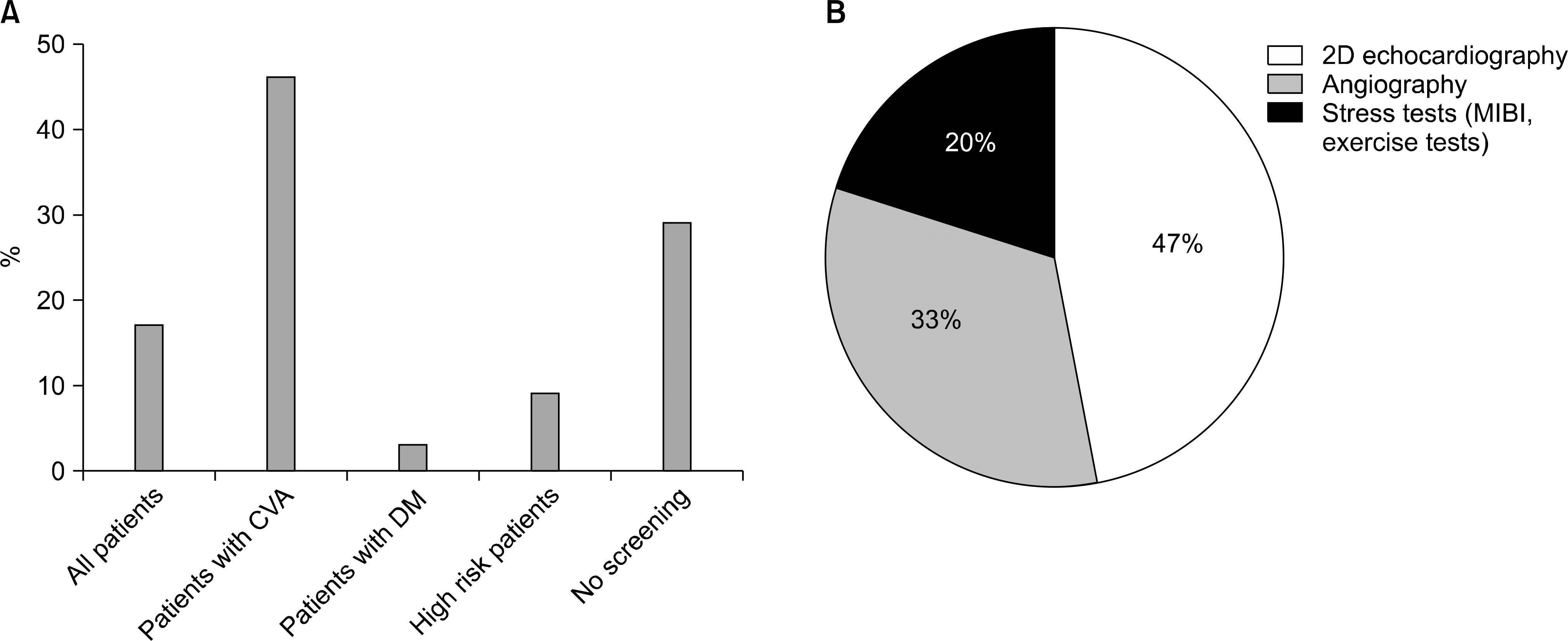 | Fig. 3.Screening for cardiovascular disease. (A) The subject of screening. (B) Screening methods. Abbreviations: CVA, cerebral vascular accident; DM, diabetes mellitus; MIBI, myocardial spect. |
Table 1.
Survey questions and responses a for Transplantation Centers
Table 2.
Survey questions and responses a for waiting-listed patients
Table 3.
Characteristics of transplantation centers included in this survey
| Total number of centers | 66 |
|---|---|
| Number of centers responded to the survey | 35 (53%) |
| Number of patients on the waiting list | |
| <100 | 19 (54%) |
| 100∼500 | 13 (37%) |
| >500 | 3 (9%) |
Table 4.
Proposed program for managing waitlisted patients




 PDF
PDF ePub
ePub Citation
Citation Print
Print


 XML Download
XML Download