This article has been
cited by other articles in ScienceCentral.
Abstract
Smoking cessation services are an important component of preventive medicine. Physicians can help smokers quit smoking by assessing their dependence and motivating them during their clinic visits. Brief advice provided by doctors is a simple and very cost-effective method of smoking cessation. The most effective method of helping smokers stop smoking is combining pharmacotherapy with counseling and behavioral interventions. In early 2015, the National Health Insurance Service started a smokingcessation support program that covered consultation and drug fees across the country. More than 400,000 smokers registered in this program and received assistance from doctors in 2016. The success rate at 6 months after registration was approximately 40%, which is comparable with that of smoking cessation clinics run by public health centers in local areas. Additional efforts are needed to increase the coverage levels of smoking cessation services in Korea.
Keywords: Smoking cessation, National Health Insurance Service, Quit rate
색인어: 금연, 국민건강보험공단, 금연성공률
서론
흡연은 반복적인 중재가 필요한 만성적 질환으로, 세계보건기구에 따르면 흡연으로 인해 향후 50년간 4억5천 명의 사망자가 생길 거라고 추정한다[
1]. 담배를 사용하는 모든 환자들을 선별하여 행동상담과 약물치료를 제공하고, 금연을 하도록 하는 것은 일차진료에서 가장 중요한 예방서비스 영역 중의 하나이다. 세계보건기구의 담배규제기본협약(Framework Convention on Tobacco Control, FCTC)에서는 ‘담배 의존 및 금연에 관한 수요 감소 조치’의 일환으로 금연과 담배 의존 치료를 촉진하기 위한 효과적인 조치를 취하라고 협약 당사국들에게 권고하고 있다. 따라서 대부분의 국가에서 금연 관련 서비스를 일정부분 제공하고 있다. 우리나라는 FCTC에 2005년 참여하였고, 이 가이드라인의 14조에 근거하여 흡연규제 및 금연지원 서비스를 제공하여 왔다[
2]. 흡연의 위험성에 대한 인식 제고와 강화된 금연정책에 따라 대다수 흡연자들은 금연을 원하고 있으며, 외국의 사례를 살펴보면, 흡연자의 절반 이상이 지난 1년간 금연을 한 차례 이상 시도한다[
3]. 우리나라의 경우 성인 흡연자 중 80% 이상이 한 번 이상 금연 시도를 한 적이 있고, 과거 금연을 시도한 평균 횟수는 4.6회 정도인 것으로 추정된다[
4]. 하지만 전문가의 도움 없이 금연을 시도하는 사람들의 1년 금연유지율은 약 4% 정도로, 니코틴 의존과 금단증상 때문에 매우 낮은 편이다[
5]. 반면, 금연치료 서비스체계가 일찍 정착된 영국의 자료에 따르면, 의료전문가의 적절한 금연서비스를 받은 사람은 30% 이상의 1년 금연성공률을 보인다고 한다[
6]. 미국의 금연지침에 따르면 의료진의 간단한 금연조언만으로도 병원을 방문하는 흡연자들의 금연성공을 76% 가량 높일 수 있다[
7]. 특히 우리나라의 경우 다른 경제협력개발기구 국가에 비해 병원방문 횟수가 많아 의료진은 자신의 진료과정에서 흡연자들에게 기회적 상담을 제공할 수 있으며, 금연진료에 유리한 점이 있다[
8]. 본 논문에서는 2015년 2월에 시작된 국민건강보험공단(건보공단)의 금연치료지원사업의 도입배경과 사업소개, 그리고 현재까지의 성과에 대해 살펴보고자 한다.
금연치료지원사업 도입배경과 의료인 교육
우리나라에서 적용 중인 대표적인 금연치료 사업으로는 2004년에 시범사업을 거쳐 2005년부터 전국 보건소에서 진행하고 있는 금연지원서비스 사업이 있다. 이 사업에서는 일정한 교육을 이수한 금연상담사가 행동요법에 근거한 상담 및 니코틴 대체제를 제공하고 있으나 전국에 산재한 한정된 보건소 자원을 활용하는 한계가 있었다. 또한 니코틴 대체제 외에 경구용 금연치료제를 처방하기에는 어려운 구조를 띠고 있었다. 이런 한계를 극복하고자 병의원에서 금연진료를 할 수 있도록 보험급여를 도입하자는 의견이 있었으나 타질환과의 형평성, 의료재정의 취약성 등을 이유로 차일피일 미루어지고 있었다.
이런 차에 2015년 1월부터 담뱃세가 인상됨으로써 해당 재원을 마련할 수 있게 되자 흡연자의 금연치료를 보다 적극적으로 고려해야 한다는 주장이 힘을 얻게 되었다. Jo [
9]는 ‘금연치료 프로그램의 급여 모형 및 관리체계 개발’이라는 연구과제를 통해 금연치료지원사업의 뼈대와 프로그램을 제시하였다. 이 프로그램은 12주 동안 상담과 금연약물치료 서비스를 제공하는 것을 골자로 한다. 보다 효과적인 서비스를 제공하기 위해 의료인을 대상으로 한 금연치료 교육도 제안하였다. 대만에서는 의사가 금연진료에 대한 보험적용을 받기 위해 총 7시간의 금연치료 교육을 받도록 하고 있다고 하였다.
외국의 사례를 참조하여 건보공단도 총 7차시의 교육커리큘럼을 만들어서 의료인들에게 제공하였다(전체 학습시간 3시간 46분). 해당 내용은 1) 흡연과 건강, 담배규제정책, 2) 담배사용 장애의 이해, 3) 금연진료의 원칙, 4) 금연약물치료의 원칙, 5) 재흡연 방지 전략, 6) 신종담배의 이해, 7) 금연치료 전산 사용방법으로 구성되었다. 오프라인으로 2015–2016년 진행되었으나, 2017년 1월 16일 이후 ‘금연치료 의료인 온라인교육(
http://stop-smoking.eksa.or.kr)’으로 대체되었다. 온라인 교육내용 중 금연치료약물과 신종담배, 아이코스 등의 가열담배(궐련형 전자담배)에 대한 정보의 업데이트 필요성이 대두되어 리뉴얼이 논의되고 있다. 리뉴얼 된 내용에 대한 보수교육의 형태는 현재 논의 중인 것으로 알려져 있다.
보건복지부는 2015년 1월의 담뱃값 인상으로 추가로 거둔 세금의 일부를 건보공단의 사업비 형태로 지출하기로 하고, 흡연자들의 금연진료를 지원하기 위한 재원 마련에 착수하였다. 해당예산은 약제비와 상담료, 홍보비 등을 합쳐서 연간 1,000억 원 수준으로 책정되었다. 이에 따라 2015년 2월 25일부터 금연치료지원사업을 통해 흡연자들이 의료기관을 방문하여 공식적으로 금연진료를 받을 수 있게 되었다. 사업참여를 원하는 의료기관은 공단이 지정한 홈페이지(요양기관정보마당,
http://medi.nhis.or.kr)를 통하여 금연치료기관 참여 신청을 하면 된다.
금연치료지원사업 프로그램 구성
건보공단 금연치료지원사업의 프로그램은 최대 12주 동안 총 6회 이내의 의료진 금연상담과 금연치료약물(니코틴 패치, 껌, 로젠지 등의 니코틴 대체제와 경구용 투여약물 2종) 투약비용 지원으로 구성되었다. 도입초기에는 1년에 최대 두 차례 등록을 할 수 있도록 하였다. 2017년도부터 1년에 총 세 차례 등록이 가능하도록 제도를 변경하여, 연간 최대 36주까지 해당 프로그램의 지원을 받을 수 있도록 기간을 연장했다. 이론적으로는 흡연자 1인당 연간 최대 18회의 진료 및 상담을 받을 수 있고, 경구용 금연약물과 니코틴 대체제는 최대 36주까지 제공받을 수 있다. 금연치료를 위해 병·의원을 방문할 경우 1–2회차까지는 본인부담금 20%를 내면 되고, 3회 차부터는 본인부담금이 면제된다. 약제비 또한 3회차부터 본인부담금이 면제된다. 건보공단에 저소득층(건강보험료 하위 20% 이하) 혹은 의료급여로 등록된 자는 1, 2회차의 본인부담금도 면제된다. 금연약물은 1회 최대 4주 이내로 처방일수가 제한되며, 일회 등록 기간 중 최대 84일간 처방할 수 있다. 프로그램을 이수하면 본인부담금 전액 환급과 건강관리물품을 인센티브로 지급하도록 하였다. 프로그램 이수 기준은 6회 내원 혹은 56일 이상 투약한 기록이다. 2018년에 제공되는 건강관리물품은 마사지기, 체지방 측정기, 구강세정기 3종으로 이중 1개를 선택할 수 있다. 이 물품은 매번 제공되지는 않고, 성공적인 이수에 한 해 평생 1회만 제공된다.
한편, 초진료는 22,830원, 재진료는 14,290원으로, 본인부담금은 초회진료 시 4,500원, 2회차 이후로는 상담 시 2,700원을 내도록 했다. 타질환으로 병원을 방문한 환자가 금연진료를 동시에 원하는 경우에는 최초진료비와 유지상담료는 그대로 두고, 본인 부담금을 초회 3,000원, 유지상담료를 1,800원으로 정하여 금연치료 단독을 위해 내원한 경우와 상담료 형평성을 맞추었다. 입원환자가 금연치료를 원할 경우는 외래에서 제공하는 금연치료 서비스와 동일한 내용을 제공하도록 하였다.
금연치료를 제공하는 의료인을 위해서는 금연진료 가이드북을 제작, 배포하였다. 금연치료에 등록한 환자들을 위해서는 작은 수첩 형태의 금연성공 가이드북을 제작하여 배포하고 있다. 건보공단은 환자가 대기시간 중에 금연관련 정보를 획득할 수 있도록 홍보 동영상을 제작하여 의료기관이 활용하도록 하고 있다. 의료인 금연치료 온라인 교육 사이트에서 무상으로 다운로드 할 수 있다.
금연치료지원사업에 등록한 환자에게는 매주 금연성공에 도움이 되는 문자서비스를 공단에서 제공한다. 흡연 노출을 꺼리는 참여자나 여성은 문자안내에서 제외하고 중재문자를 거부할 경우에는 수신거부를 선택하도록 하는 등 민원 불편을 최소화하도록 하였다. 금연치료 등록자에게 건보공단에서 매주 발송한 문자서비스는 2016년도의 경우 총 3백만 건 이상인 것으로 보고되었다.
현재 건보공단은 금연치료 서비스를 제공하는 의료기관을 쉽게 찾을 수 있도록 공단 홈페이지의 메인화면에 바로가기 메뉴를 추가하여 현 위치에서 10 km 이내에 있는 치료기관을 조회할 수 있도록 하고 있다. 또한 모바일을 통한 해당 앱 서비스(M건강보험)도 제공하고 있다. 의료기관의 진료시스템과 연동이 안되어 불편했던 점을 개선하기 위하여, 요양기관 진료시스템 화면에서 금연진료 업무를 직접 활용할 수 있도록 공단홈페이지 연계시스템을 구축하였고 1일 1회 공인인증서 로그인으로 진료를 가능하도록 하였다. 금연치료 우수기관의 경우 ‘금연치료 협력 우수기관’으로 선정하여 인증 현판이나 인증패를 제공하고 있으며, 이 내용을 공단 홈페이지에 공시하고 있다.
금연치료지원사업의 성과
건보공단에서는 2015년도와 2016년도 금연치료지원사업을 평가한 바 있다[
1011]. 2015년도 등록자에 대해서는 공단 자체 콜센터를 통해 금연성공률에 대한 표본조사를 실시하였으며, 2016년 등록자에 대해서는 한국갤럽 조사연구소를 통해 표본조사를 실시하였다. 2015년 등록자는 총 228,792명이었으며, 2016년 등록자는 총 358,715명, 그리고 2017년 등록자는 총 408,097명이었다. 2017년 기준으로 총 12,706개소의 의료기관이 이 사업에 참여하였다. 연도별 프로그램 이수율은 2015년 20.6%, 2016년 40.1%였으며, 2017년은 9월 현재 44.3%인 것으로 조사되었다.
2016년 참여자를 대상으로 전화설문을 통하여 금연성공여부를 조사한 결과를 살펴보면, 1개월 금연성공률은 73.3%, 3개월 금연성공률은 53.9%, 6개월 금연성공률은 39.0%, 12개월 금연성공률은 23.4%인 것으로 조사되었다. 이 조사에서, 86.6%의 참여자들이 금연치료지원사업이 금연에 도움이 된다고 응답하였다. 의사의 금연상담 만족도는 81.9%로 비교적 높았으나, 불만족 사유로는 상담시간이 짧고 성의가 없다고 느낀 경우가 50.2%, 상담없이 약물 처방한 경우 18.7%로 상담에 대한 불만이 대다수를 차지하였다.
연도별 방문횟수별 숫자는
Table 1과 같으며, 등록자의 절반이상이 1, 2회차 방문 후 탈락하는 양상을 보이고 있다. 2개년도의 등록자 특성을 살펴보면 2016년도 등록자의 평균 나이는 48.3세로 자세한 내용은
Table 2와 같다. 연령대별 등록자수는 20대 이하 6.1%, 30대 19.0%, 40대 29.5%, 50대 26.3%, 60대 14.6%, 70대 이상 4.5%로 40, 50대가 절반 이상을 차지하고 있다. 의료보험 유형별로는 흡연율이 높은 저소득층과 의료급여가 2015년 19.9%, 2016년 17.5%를 차지하였다. 의료기관종별 이용자 현황에 따르면, 2016년도 등록자 중 종합병원 이상 이용자는 10.3%, 병원 이용자는 6.9%, 의원급 이용자는 75.3%, 기타 7.5%로 의원급 이용자가 절대 다수를 차지하였다.
2016년 1분기 현재 우리나라 전체 의료기관 63,256개소 중 16.5%인 10,468개 기관이 금연진료에 참여했는데, 의료기관 종별로는 의과 8,180개, 치과 1,658개, 한방 518개, 보건기관 112개 순이고, 의원의 진료과목별로는 내과 2,562개, 가정의학과 1,225개, 일반과 750개 순이었다. 2016년 중에 금연진료 참가기관의 수는 11,745개소로 증가했다. 2016년도 등록자 분석에 따르면 만성질환을 가진 비율은 38.7%로 나타났다. 만성질환 분포(동시이환 포함)는 고혈압 17.8%. 당뇨병 11.2%, 이상지질혈증 7.3%, 천식 3.9%, 허혈성 심질환 3.5%, 뇌혈관질환 2.6%, 우울증 2.5%, 만성폐쇄성폐질환 1.5%, 조현병 0.5% 순으로 조사되었다. 2016년에 처방된 금연약품은 바레니클린 88.7%, 부프로피온 7.8%순이었으며, 바레니클린을 처방받은 그룹에서 금연성공률이 높은 것으로 조사되었다. 니코틴 대체제 처방률은 상대적으로 저조하였다.
금연치료지원사업의 향후 과제
2016년도 등록자의 금연성공률(시점유병률)은 보건소 금연클리닉의 금연성공률과 큰 차이는 없는 것으로 보인다. 다만, 보건소 금연클리닉의 금연율은 자체적으로 보고한 수치이므로 공단 자료와 직접적인 비교를 하기에는 무리가 따를 것으로 보인다. 금연성공률과 관련해서는 해당지표의 생성과 관리, 주기적 평가가 필요하다. 이 사업의 성패가 달려있는 가장 본질적인 지표이기 때문이다. 금연성공률과 관련해서는 상급종합병원을 이용한 등록자들의 금연성공이 높았고 의원급 의료기관 이용자의 금연성공이 낮게 조사되었다. 의원급 의료기관의 경우 금연진료 경험에 따른 기관간의 서비스 격차가 상대적으로 크게 있을 수 있다. 의료기관간 서비스 격차를 줄일 수 있는 표준화 작업과 인센티브제도 도입 등이 강구되어야 할 것이다. 낮은 상담수가에 대한 부분은 의료기관에 대한 질 관리 및 평가를 통해 적절한 수준으로 계상하는 것이 바람직할 것이다.
다른 측면에서, 공단의 금연치료사업에서는 외국과 달리 특정약제의 처방이 두드러지기 때문에 이에 대한 비판이 제기되고 있다. 약제에 따른 금연성공률을 살펴보면, 영국의 경우 일차진료의들이 최소한의 상담을 제공하고 바레니클린과 니코틴 대체요법을 사용한 경우 단기간의 금연유지는 바레니클린이 우수한 것으로 나타났다(교차비 1.7)[
12]. 하지만, 장기금연 유지에서 이 두 약제별 큰 차이는 나타나지 않았다. 반면, 대만에서 시행한 연구에서는 금연시도자들을 3년간 추적 관찰한 결과 바레니클린 사용자가 니코틴 패치 사용자보다 높은 금연유지율을 보였다[
13]. 향후 해당 약제들 간의 금연 유지율 차이와 비용효과에 대한 연구가 필요할 것이다.
한편, 의료진의 상담이 부실하고, 약물만 처방하는 경우도 불만사항으로 보고되고 있어, 이 점은 향후 개선될 필요가 있을 것으로 생각된다. 실제로, 영국의 자료에 따르면 행동지지와 금연약물치료를 병행한 경우, 그렇지 않은 경우(행동요법 단독 혹은 금연약물 단독 처방)보다 3배 이상 금연성공률이 높은 것으로 나타났다[
14]. 이 연구에서는 니코틴 대체제를 자가로 구입하고 행동요법을 전혀 받지 않는 경우 니코틴 대체제의 도움없이 자가로 금연을 시도한 경우와 금연성공에 차이가 없는 것으로 나타나 금연전문가를 통해 금연시도를 하는 것이 필요하다고 결론을 내렸다. 따라서, 의료인들이 금연진료나 상담을 적극적으로 제공하는 것이 금연시도와 유지에 중요하다고 할 수 있다. 이 밖에도, 금연시도자의 절반 이상이 1, 2회 방문 후 탈락한 것으로 조사되어, 향후 탈락을 최소화할 수 있는 상담전략도 필요할 것으로 보인다.
건강불형평성은 의료서비스에서 항상 지적되고 있는 사항으로 저소득층과 의료급여층은 니코틴 의존도가 심하고 흡연기간이 길고, 흡연량이 많다고 알려져 있다. 건강불형평성의 개선을 위해 이들 계층이 많이 참여할 수 있도록 공단의 집중적 홍보와 지원책이 필요하다. 만성질환자가 흡연을 하는 경우 더욱 치명적인 결과를 초래할 수 있기 때문에, 이들 집단에서의 금연은 더욱 중요하다. 또한 정신질환자들의 흡연율이 일반인보다 높다고 하며, 담배소비량도 많다고 한다. 우울증이나 조현병, 기타 정신질환자들이 금연진료를 적극적으로 받을 수 있는 환경조성이 필요하다.
금연치료지원사업의 등록률을 증가시키기 위한 다양한 접근전략도 필요하다. 전체흡연자 규모 대비 연도별 등록자 숫자는 제한적이며, 아직 증가시킬 여지는 충분하다. 영국에서는 다양한 경로를 통해 금연치료로 연결시키는데, 약국, 안경원, 조산원 등의 기관을 통해 금연치료를 받을 수 있도록 의뢰체계를 구축하고 있다. 현재 운영되고 있는 다른 금연지원서비스들, 예컨대 금연상담전화, 보건소 금연클리닉 등과 중복되지 않는 범위 내에서 효과적인 연계방안도 모색해야할 것으로 보인다.
입원환자 중 흡연자에 대한 금연상담 지원도 필요하다. 입원은 금연동기를 극대화할 수 있는 좋은 기회이지만 현 시스템에서 입원환자에 대한 금연서비스는 일부 상급종합병원 금연클리닉의 인력을 활용하여 제공하고 있는 형편이다. 입원환자형 금연서비스 모형을 개발하여 활성화하는 방안이 모색되어야 한다.
결론
금연진료는 의사가 제공할 수 있는 예방진료서비스의 하나로, 흡연자에게 큰 건강상의 이득을 가져다준다. 금연약물요법과 함께 행동요법을 제공하는 것이 금연성공률을 높인다. 적절한 금연진료를 매 방문 시마다 제공하는 것은 반드시 필요하다. 정신질환자, 저소득층 흡연자 등에 대한 금연서비스 제공은 건강 불형평성을 줄이는 데 큰 역할을 한다. 향후 일, 이, 삼차병원에 적합한 금연진료 모형을 개발하여야 하며, 입원한 흡연자에 대한 금연지원 프로그램의 개발이 필요하다. 건보공단의 금연치료지원사업은 이런 과제를 수행하고 완수하기 위한 첫 단계로, 병의원이 금연치료에 적극적으로 동참하는 계기가 되었다. 향후 이 제도가 더욱 발전하여, 흡연자들의 건강개선과 유지에 큰 도움이 될 수 있기를 기대한다.
Peer Reviewers' Commentary
본 원고에서는 2015년 담배값 인상 후에 도입된 국민건강보험공단의 금연치료지원 사업을 소개하면서, 최근 3년간 이 사업에 참여한 흡연자의 현황과 금연성공률을 제시하면서 향후 개선점에 대한 언급을 하고 있다. 금연진료는 사망을 예방할 수 있는 가장 중요한 분야로 담배값 인상이 흡연률을 감소시킬 수 있는 가장 강력한 수단이라는 것이 다른 나라에서도 여러 번 입증되었다. 우리나라도 2015년 1월부터 담뱃값이 86% 가까이 인상되면서 증가한 담뱃세 수입을 재원으로 적극적인 금연사업이 펼쳐지고 있다. 그 중에서 가장 중요한 프로그램은 12주간의 금연상담과 금연약물치료서비스를 제공하는 것이다. 2017년부터는년 3회까지 12주 금연프로그램을 국민건강보험공단을 통해 제공하고 있다. 본 논문에 의하면 매년 금연프로그램에 참여하는 흡연자의 수가 지속적으로 증가하고 있으며, 장기간 금연률도 다른 연구결과와 비슷한 정도의 성적을 올리고 있다. 다만 참여자가 1~2회만 방문 후 탈락하는 비율이 높으며, 전체 흡연자수를 생각해보면 금연프로그램에 참여하는 흡연자의 비율이 낮은 것은 향후 개선해야 할 과제이다. 본 논문에서는 금연프로그램 참여률을 더욱 높이기 위한 여러 가지 대책을 제시하고 있으며, 본 논문에서 제시하고 있는 방법들이 수행된다면 향후 금연사업 참여율과 성공률이 더욱 높아져서 국민건강개선에 많이 도움이 될 수 있을 것으로 기대된다.
[정리: 편집위원회]
Figures and Tables
Table 1
Number of clinic visit
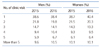
Table 2
Characteristics of registers









 PDF
PDF ePub
ePub Citation
Citation Print
Print




 XML Download
XML Download