This article has been
cited by other articles in ScienceCentral.
Abstract
Strengthening primary care has always been a major policy issue in most developed countries to achieve the health care system's goals, and policy makers continuously try to use payment system as an effective tool to improve overall performance of primary care. In this paper, we examined the various payment methods and growing trends in primary care payment system in some developed countries. Overall, a common form of payment for primary care doctors is a blend of fee-for-service (FFS), capitation, and pay-for-performance (P4P). In addition, many countries are still in the way of many new trials to find the right way to provide primary care service effectively, to meet the complex health care needs of populations. In Korea, primary care system is not well-established, and other institutional arrangements are not in good conditions for primary care, either. FFS, which is a dominant payment method in Korea, is not favorable for achieving good attributes of primary care. Mixing various payment components, like capitation, P4P to current FFS is essential to provide the optimal incentive structures for primary care physicians. Also, new models to encourage doctor-patient relationships with appropriate P4P mechanisms could be used as an early step in reforming primary care payment system gradually.
Keywords: Primary health care, Payment system, Fee-for-service plans, Capitation, Reimbursement, incentive
색인어: 일차의료, 지불제도, 행위별 수가제, 인두제, 성과연동지불제
서론
세계보건기구가 1978년 알마아타 선언을 통해 일차보건의료의 이념과 실천전략을 제시한 이래 일차의료의 강화는 각국 보건의료체계의 성과 향상을 위한 중요 과제 중 하나가 되어 왔다. 잘 발달된 일차의료는 불필요한 자원지출을 최소화하고 적은 비용으로 높은 건강성과를 달성하도록 하며 양질의 의료에 대한 접근성을 보장함으로써 건강형평성 달성에 기여하는 것으로 알려져 있다. 인구고령화, 만성질환 중심의 질병양상의 변화, 의료기술의 발달에 따른 의료수요 상승 및 비용압력 증대 등은 이전 세대와는 다른 차원의 시스템 도약을 요구하는 주요 화두가 될 것이며, 세계 각국은 이러한 변화에 대응하기 위해 일차의료 분야에 대해 다양한 실험을 진행하고 있다. 그러나 우리나라의 경우 변화요구에 능동적으로 대응하기에는 일차의료의 토대가 미약하고 오히려 제도적 기반이 일차의료를 강화하기에는 불리하게 조성되어 있다. 특히 장기간 행위별 수가제 일변도로 유지된 진료비 지불제도는 일차의료의 바람직한 속성요인인 포괄성(comprehensiveness), 조정기능(coordination), 지속성(longitudinality)을 달성하기에 구조적 결함이 있으며 바람직한 환자-의사 관계를 수립하는 데에도 장애요인이 되고 있다.
지불제도는 서비스 이용자와 제공자의 행태에 매우 강력한 영향을 미치는 만큼 지불제도 개편은 일차의료 강화의 핵심 요인 중 하나이다. 따라서 각각의 지불제도가 일차의료의 고유 속성을 강화하는데 어떤 영향을 주는지 살펴보고 변화하는 보건의료 환경 속에서 세계 각국의 일차의료 지불 방식을 검토하여 함의를 찾는 것은 척박한 한국 일차의료 현실의 개선을 위해 유의미한 작업이 될 것이다. 이에 본 고에서는 일차의료와 지불제도에 대한 이론적 논의와 세계 각국의 일차의료 지불제도의 방향성을 살펴보고 우리나라 일차의료 강화를 위해 필요한 지불제도의 방향성에 대해 논하고자 한다.
일차의료의 속성과 지불제도
일차의료란 보건의료체계에서 첫 번째 단계로 접하게 되는 서비스이다. 잘 발달된 일차의료는 의료자원을 매우 효과적으로 조정하면서 주민들의 대부분의 건강문제를 해결할 뿐만 아니라 낮은 비용으로 높은 수준의 건강성과를 달성하며 특히 사회 불평등으로 인한 건강상의 부정적 효과를 완화시키는 등 전반적인 시스템의 효율성과 효과성, 형평성에 긍정적으로 작용하는 것으로 알려져 있다[
1,
2].
이러한 일차의료는 몇 가지 특징적인 속성요소를 요구하는데 최초접촉(first contact), 포괄성(comprehensiveness), 조정기능(coordination), 지속성(longitudinality)이 그 핵심 요소이다. 일차의료를 단순히 제공 주체에 따라, 혹은 의료이용 단계에서의 순서나 다루는 건강문제의 범위에 따라 한정지어 단편적으로 이해하는 경우가 있지만 이는 진정한 일차의료의 개념과 거리가 있다. 우리 현실에 맞게 일차의료의 개념 정의를 시도한 Lee 등[
3]의 연구에서도 일차의료를 "건강을 위하여 가장 먼저 접하는 보건의료"로서 "환자의 가족과 지역사회를 잘 알고 있는 주치의가 환자-의사 관계를 지속하면서 보건의료자원을 모으고 알맞게 조정하여 주민에게 흔한 건강문제를 해결하는 분야"로 정의하고 있어 일차의료의 핵심속성에 대한 관점을 공유하고 있다. 즉, 일차의료의 핵심속성이야말로 제도적으로 의미 있는 추구해야 할 가치가 되는 것이다.
한편 지불제도는 서비스 제공자에게 비용을 보상하는 방식을 의미한다. 지불제도는 보상수준과 보상구조로 나누어 생각해볼 수 있는데 어떠한 방식으로 운영되든 서비스 제공 행태에 큰 영향을 미치기 때문에 정책당국자로서는 지불제도를 정책의도에 맞게 활용하고자 하는 노력을 끊임없이 하게 된다.
전통적으로 일차의료 의사에게 활용된 흔한 지불방식은 행위별 수가제(fee-for-service), 인두제(capitation), 봉급제(salary) 등이다[
4]. 행위별 수가제에서는 개별 진료행위 하나하나에 대해 보상이 이루어진다. 행위별 수가제는 그 유인구조로 인해 그 동안 많은 비판을 받아왔는데 무엇보다 발생비용을 기준으로 보상이 이루어지기 때문에 진료비 관리에 부정적인 영향을 준다는 것이 가장 핵심이다. 서비스 제공이 정해진 행위별 수가의 보상구조에 주로 영향을 받기 때문에 환자의 필요나 건강관리의 장기적 관점에 부합하지 않을 수 있고 서비스 조정기능이나 예방 등에 높은 가치를 부여하기 어려운 문제가 있다[
5]. 이러한 까닭에 실제 일차의료 현장에서는 행위별 수가제만을 사용하기보다는 그 밖의 다른 여러 지불제도와 결합된 형식으로 활용하거나 독일, 캐나다와 같이 비용청구한도(ceiling)를 사전에 정함으로써 불필요한 서비스 제공을 최소화하려고 하게 된다. 투입비용 대비 가치(value for money)를 향상시키고자 하는 지불제도의 최근 경향성에 비추어보아도 발생비용을 기준으로 보상액을 결정하는 행위별 수가제의 지불구조는 상충되는 측면이 있기에 이 제도를 비판적으로 바라보도록 하는 요인의 하나가 되기도 한다.
인두제는 개별환자에 대해 진료비 지불이 이루어지는 방식이다. 일정 기간 동안 정해진 범위 내에서 해당 환자의 의료적 필요에 대한 서비스 제공을 전제로 일정 금액이 지불되지만 지불액이 실제 제공된 서비스 비용과 일치하지는 않는다. 행위별 수가제에 비해 지불단위의 포괄수준이 넓으며 지불액이 사전적으로 결정되므로 서비스 제공량을 증대시키려는 경향성이 적으며 자원사용에 있어 일차의료의 조정기능이 활성화되고 상대적으로 예방활동을 강화시킬 수 있다. 그러나 의료의 질적 수준 향상 동기가 부족하고 고비용을 발생시키는 환자에 대한 충분한 보상이 이루어지지 못할 경우 위험 환자를 기피할 수 있기 때문에[
5], 환자의 위험도를 보정한 인두제 방식이 널리 활용된다. 인두제는 환자가 특정 의사나 서비스 그룹에 등록되어 관리되는 절차를 요구하며 체코, 덴마크, 헝가리 등 인두제를 적용하는 대부분의 국가들은 의사 한명 당 등록할 수 있는 환자수를 제한하여 서비스 질적 수준을 유지하고자 노력한다[
4].
봉급제는 일정 기간 동안 진료를 제공하고 그에 따라 보상하는 방식이다. 봉급 수준은 의사의 자격과 경력, 업무에 따라 결정되며 서비스 제공량이나 진료 환자수와는 무관하다. 일부 국가에서는 의료접근성이 충분하지 못한 곳의 일차의료 제공을 강화하기 위해 높은 봉급제를 활용하여 충분한 보상과 소득 안정성을 제공하기도 한다.
이론적으로 지불방식에 따라 작용하는 유인구조가 서로 다르므로 서비스 제공자의 행태도 달라지는 것으로 알려져 있다. 일차의료의 관점에서 지불방식이 어떤 영향을 미치는 가에 대해서는 문헌이 많지 않으나
Table 1과 같이 정리할 수 있다. 행위별 수가제보다는 인두제나 봉급제 지불방식이 일차의료의 핵심 속성에 보다 긍정적인 영향을 준다는 것을 알 수 있다.
보건의료환경 변화와 일차의료
1978년 이루어진 세계보건기구의 알마아타 선언은 일차의료를 시스템 차원에서 강화하고 국가보건의료체계의 중 심적 기능을 담당하도록 하는 것이 매우 중요함을 전 세계인에게 각인시키는 계기가 되었다. 그러나 최근 들어 급속히 진행되고 있는 보건의료 환경의 변화, 즉, 비용증가와 인구노령화, 만성질환 증가 및 건강의 불형평성 증대는 오늘날 모든 국가에게 새로운 과제를 던져주면서 다시 한번 일차의료 강화의 화두를 던져주는 계기가 되고 있다. 특히 인구구조의 변화에 따른 만성질환 중심의 질병양상 변화는 개별 환자의 의료요구도를 복잡하게 만들고 관리기간을 증대시키기 때문에 근본적인 시스템 개편을 요구한다. 복잡한 건강 요구를 반영하고 책임성을 증대시키며 다양한 자원을 합리적으로 연계·조정하고 접근성을 보장하는 일차의료 기반 해법이 그 중요성을 인정받게 되는 것이다.
이러한 사정을 반영하듯 많은 국가에서 여러 가지 유의미한 시도들이 이루어지고 있다. 무엇보다 최근의 시도들은 의료제공의 책임성을 강화할 수 있는 공급모형과 더불어 일차의료의 속성을 지지하는 지불방식의 결합이라는 형태로 나타나고 있다. 최근에 이루어진 몇몇 시도들을 소개해보면 다음과 같다.
1. 프랑스
프랑스는 2005년 1월부터 16세 이상 국민은 선호의사를 선택하여 보험자에 통보하게 하였으며, 새로운 'coordinated treatment pathway'는 2006년 1월부터 시행하였다. 선호의사제도는 선호의사와 환자의 계약을 통해 16세 이상 가입자를 대상(소아과 제외)으로 하며, 전문의도 선호의사로 선정 가능하다. 자유롭게 선호의사를 변경할 수 있으며, 환자에 대한 재정적 인센티브가 있다. 선호의사 경로 준수와 이탈에 따른 재정적 인센티브는 전적으로 환자 측에 적용된다. 선호의사의 의무는 최소화하여, 일차진료서비스를 제공하고 전문의에게 진료 의뢰하는 것과 환자 전자의무기록 유지 의무를 가진다. 만성질환 관리와 관련된 인두제적 요소를 도입하여 30개 질환에 대해 연간 1인당 40유로의 수가가 주어진다. 6개 전문과(재활의학과, 피부과, 내분비내과, 류마티스내과, 이비인후과, 내과) 개원의의 경제적 손실을 보상하기 위해 2006년 3월 건강보험과 의사협회 간 협약을 맺어 상담료를 인상하고 일부 항목 수가를 인상하여 연 32.4백만 유로의 재정을 지원한다[
7].
2006년 진행된 평가에서 대다수의 환자들은 기존 단골의사를 선호의사로 선택하였으며, 진료에서의 변화는 크지 않았다고 답하여 안정적으로 제도가 정착된 것으로 평가되었다. 하지만 개혁의 주된 목표 중 하나였던 불필요한 전문의 진료 감소는 효과가 적은 것으로 나타났다. 2010년 Dourgnon과 Naiditch [
7]는 선호의사제도로의 개혁이 수요자에 대한 통제정책으로 작용하기보다 공급자에게 영향을 미치고 있으며 비용 절감 면에서는 단기적으로는 효과적이지 않다고 평가하였다. 하지만 장기적으로는 각각의 전문 분야별로 일반의와 전문의 진료가 분절화된 외래진료의 통합성을 향상시키고 재정측면의 개혁에도 기여할 수 있다고 언급하고 있다.
2009년 성과지불보상방식인 CAPI (le Contrat d'Amélioration des Pratiques Individuelles) 제도를 도입하였는데, 천식, 당뇨, 고혈압, 예방접종, 유방암 검진에 대한 총 17개 지표에 대해 연간 목표치에 도달할 경우 환자 당 40유로의 인센티브를 지급하는 것이 그것이다. 제도 도입 전에 의사 단체의 반대가 있었으나 선택적 참여로 시작되었다. 도입 후 세 달 동안 전체 일반의의 10%정도가 참여했으며, 현재까지 대략 30%가 참여하고 있다. 평균 70%에서 인센티브를 받고 있고, 인센티브 지급액은 평균 3,100유로 정도이다[
8].
2. 캐나다
캐나다 온타리오 일차의료 진료비 지불제도 개편은 크게 3가지 목적을 달성하기 위해서 추진되었는데 첫째, 보다 매력적인 의료수가제도 도입을 통해 보다 많은 일차의료 인력을 확보하여 환자들의 일차의료 접근성을 향상시킴과 동시에 양질의 의료를 제공하는 것, 둘째, 혼합 의료수가모델(harmonized payment model)을 기존의 주요 지불제도인 행위별 수가제 및 인두제와 병행함으로써 일차의료를 제공하는 모든 의사들에게 추가적인 인센티브를 제공하는 것을 주요 골자로 하고 있다. 마지막으로 야간진료와 전화건강상담 서비스(the Telephone Health Advisory Service) 제공, 공식적인 환자명부 등록과 작성을 통해 일차의료 기능 강화를 추진하는 것도 포함되어 있다[
9].
최근에는 성과연동지불제(pay-for-performance, P4P)를 기초로 하는 일차의료네트워크인 가정보건의료팀(Family Health Team, FHT)제도를 온타리오의 장기적인 일차의료 모델로 정하고, 온타리오 각 지역사회별로 점진적 확장을 위한 정책을 추진하고 있다. FHT제도는 수가지불제도 모델이라기보다는 온타리오가 추구하는 일차의료 제공의 이상적인 공급모델이다. 하지만 FHT를 통해 제공되는 P4P를 추가로 받기 위해서는 반드시 혼합 인두제(blended capitation) 모델인 가정보건의료네트워크(family healthcare network)와 가정보건의료조직(family healthcare organization)을 기본 수가제도로 선택해야만 한다. 때문에 결과적으로 FHT 제도의 확대는 온타리오 주정부가 혼합 인두제를 일차의료 주요 수가지불제도로 확대 실시하고자 하는 의지를 엿볼 수 있게 하는 정책이다[
10].
온타리오의 고질적인 문제였던 일차의료 의사인력 부족 현상은 수가지불제도 개편 이 후 점차 해소되고 있는 것으로 평가받고 있다. 지난 2002년에 약 10,000여 명의 가정의학 전문의들이 온타리오에서 일차의료를 제공하고 있는 것으로 집계되었으나, 2010년에는 1,600여 명이 증가하여 약 11,600명이 일차의료를 제공하고 있는 것으로 나타났다[
11]. 지불제도 개편 전인 1995년부터 2000년까지 5년간 지속적으로 감소했던 의사인력의 과거 패턴과 비교했을 때, 가정의학전문의의 공급이 크게 늘어난 것으로 볼 수 있다. 이는 새로운 지불제도가 일차의료의 핵심이라고 할 수 있는 가정의학전문의들에게 어느 정도 매력적인 보상체계로 받아들여졌다고 볼 수 있음을 의미한다[
12].
이와 함께 환자들의 주치의 등록률에도 큰 변화가 나타났다. 2003년 약 130만 여 명의 온타리오 주민들이 일차의료 주치의를 등록했지만, 2010년 자료를 보면 약 950만 여 명이 일차의료 주치의를 등록한 것으로 집계되었다[
11]. 온타리오 총인구가 약 1,300만 명임을 고려할 때, 일차의료 주치의 등록률이 매우 높은 수준이다. Hollander 등[
13]은 주치의 등록이 보건의료재정에 미치는 영향 연구를 통해 일차의료 주치의 등록률 증가는 지속적인 의료 제공과 관리를 바탕으로 궁극적으로 보건의료 재정지출 감소와 관련성을 갖는다고 밝혔다. 온타리오의 지불제도 개편에 따라 증가한 주치의 등록률이 양질의 의료를 제공함과 동시에 보건의료재정의 지출 감소로 연결될 것인지에 대해 주정부 보건성(Onta-rio Ministry of Health and Long Term Care)은 높은 관심을 보이고 있다.
이러한 지불제도의 개편이 의료의 질을 얼마나 향상시켰는지에 대한 평가는 조금 이르다는 의견이 대부분이다. 하지만 2000년 이후 새 지불제도를 통해 보상받는 일차의료 의사의 경우 기존의 행위별 수가제를 통해 보상받는 의사들에 비해서 환자들을 보다 자주 접촉하고, 보다 다양한 의료를 제공하고 있는 것으로 조사되었다. 이는 새 지불제도가 일차의료의 제공, 특히 만성질환과 같이 지속적인 관찰과 관리가 필요한 환자들에게 보다 나은 일차의료를 제공하는데 기여할 것이라는 가정을 지지할 수 있는 근거로 해석되어진다[
10].
3. 미국
오바마 정권의 의료개혁 핵심 요소 중 하나가 일차의료 강화이다. 보장성이 낮고 접근성이 떨어지는 미국에서 일차의료 강화는 개혁의 필수요소이다. 하지만 미국의 일차의료 기반은 매우 취약하다. 다양한 요인들에 의해 의료 서비스가 분절화된 가운데, 일차의료 의사 본연의 업무인 포괄적 의료, 조정 기능을 수행하는 데 어려움을 겪고 있으며, 환자-의사 관계의 지속성이 손상을 받아 업무가 과중하고 직무 만족도가 낮은 것이 현실이다.
미국가정의학회는 2004년 일차의료 위기 극복을 위해 작성한 "Future of Family Medicine Project" 보고서를 통해 모든 미국인은 'personal medical home'이 있어야 한다고 주장하면서 그와 관련한 정책 성명을 발표한 바 있다. 2006년 미국내과의사협회도 "advanced medical home" 개념을 도입하였다. 이듬해인 2007년 이들 일차의료 관련 학회는 "환자 중심 주치의 의원(patient-centered medical home)" 원론에 대해서 합의문을 발표하였다. 이 합의문에는 미국 내 전국 규모의 건강보험 회사들, Fortune지 선정 500대 회사 대부분, 소비자 단체, 노조, 미국의사협회, 그리고 총 17개의 전문가 단체들이 서명한 바 있다. 현재 관련 당사자들이 참여하는 22개의 시범사업이 14개 주에서 시행 중이며, Centers for Medicare & Medicaid Services는 2009년에 8개 지역에서 최대 400개 의료기관을 대상으로 하는 시범사업 계획안을 추진 중이다[
14].
4. 호주
호주 일차의료 의사를 대상으로 한 성과연동지불제 보상 제도인 practice incentive program (PIP)는 2008-2009년 기준, 일반의에 대한 정부 재원의 5.5%를 차지하고 있다. 핵심 목표로 설정된 것은 세 가지로 천식, 당뇨에서의 관리율 향상과 자궁경부암 검진율 향상에 대한 것이다. 이 목표를 위해 다양한 지원제도와 인센티브 지불이 있으며, PIP는 Medicare Benefits Schedule의 다른 인센티브 제도와 함께 진행되고 있다. 다른 인센티브 제도와 마찬가지로 PIP가 행정부담을 늘린다는 비판이 있지만 질 향상과 접근성을 높였다는 평가도 나오고 있다[
8]. 이와 같은 변화 양상은 각국 의료체계에 따라 다양한 모습을 보이나 몇 가지 경향성을 찾을 수 있다. 첫째, 각국에서 비용 절감과 질 향상을 위한 전략으로 활용하고 있다. 둘째, 인센티브와 질 평가 프로그램이 강조되고 있다. 셋째, 일차의료 조직구성에서 자율성과 선택을 강조한다. 넷째, 비용효과성을 고려한 필수 서비스 제공을 기본으로 한다. 다섯째, 다양한 지불보상제도(인두제, 행위별 수가제, 각종 재정적 유인의 혼합 등)가 시도된다. 여섯째, 일차의료 인력에 대한 다양한 접근이 이루어진다.
일차의료 지불제도의 최근 동향
일반의료 의사에 대한 지불방식은 초기만 하더라도 상당히 단순하였다. 그러나 최근의 경향은 인두제, 행위별 수가제 등을 적절하게 조합하는 혼합형태가 대부분이다. 문제는 어떤 조합이 가장 그 나라의 상황에 부합하는가 하는 점이다. 지불제도는 각 국가의 일차의료 제공체계, 일차의료 의사의 역할과 무관하게 설명할 수 없다. 어떤 국가에서는 행위별 수가제를 주로 유지하되 등록에 대한 인센티브를 제공하여 일차의료의 고유 속성이 발현될 수 있도록 지원한다. 이 경우는 행위별 수가제와 이용제도의 결합 형태이지만 대체로는 한 가지 지불제도만 활용하지는 않는다. 현재 상태는 각국의 제도적 상황과 일차의료의 기능 수준에 부합한 지불방식을 실험하는 과정이라 할 수 있다.
기존 지불제도의 혼합방식과 함께 또 하나의 흐름이라고 한다면 P4P의 확산이다. 경제협력개발기구 국가 중 약 19개 국가, 일차의료 부문에서는 약 15개 국가가 이를 활용하고 있다[
15]. P4P는 전형적으로 성과지표설정, 측정, 보상의 과정을 거친다. 일차의료부문의 가장 대표적인 P4P는 영국의 QOF (Quality and Outcomes Framework)로서 세계적으로 가장 대규모의 P4P 사업이다. P4P 방안은 여전히 해결해야 할 과제가 많고 다양한 모형이 개발 중에 있기 때문에 그 형태도 다양하다. 영국과 같이 거의 모든 일차의료 의사가 참여하고 포괄적으로 평가하는 프로그램도 있는 반면, 호주나 독일과 같이 몇몇 일부 만성질환에 초점을 두거나 특정 질병관리프로그램과 연계한 부분적 방식으로 운영하는 예도 많다. 주요국 일차의료 의사의 역할과 일차의료 지불제도를
Table 2에 요약하였다.
일차의료 강화를 위한 지불제도 개편방안
우리나라 일차의료는 심각한 어려움에 처해있다. 취약한 공공기반과 국가의 무관심 속에 일차의료의 개념과 가치가 주요 행위자간에 제대로 이해되지 못하고 일차의료는 적절한 역할을 부여받지 못하고 있다. 국민들 또한 제대로 된 일차의료를 경험할 기회도 갖지 못한 채 분절되고 과도하게 전문화된 서비스 속에서 대형병원, 고가의료장비와 첨단서비스를 좋은 의료의 질로 오인하고 있다. 제도적으로 의료기관간 역할구분이 명확하지 않고 협력체계가 수립되지 못하여 복잡한 의료서비스 요구를 지닌 만성질환자의 과소 이용, 혹은 과도 이용이 고착화되고 있다. 이러한 현상은 비단 일차의료만의 문제가 아니라 보건의료시스템 운영 전반의 문제가 되고 있으며 체계의 개선과 질적 도약을 위해 일차의료를 고민하도록 하는 원동력이 되기도 한다는 점은 역설적이기까지 하다.
일차의료 강화의 관점에서 볼 때 현재의 수가체계와 지불 구조는 일차의료를 제공하기에 적합하지 못하다. 우선 일차의료에서 제공되는 서비스에 대해 현재는 별다른 가치를 설정하지 못하고 있다. 행위별 수가제도는 진료, 검사, 처치, 투약 등의 개별 의료행위에 따라 진료비를 지급할 뿐 생활습관병의 예방과 만성질환 관리 등에 필요한 서비스, 지속적인 질병 예방과 건강증진에 대해서는 행위 규정도 되어 있지 않고 보상도 책정되어 있지 못하다. 환자와의 지속적인 관계 형성과 상담, 치료계획의 수립 및 의료이용 조정 등 일차의료의 핵심이지만 눈에 보이지 않는 것에 대한 가치 설정이 부재한 것도 원인의 하나이다. 따라서 이 부분을 구체화할 프로토콜의 개발과 가치화 작업이 필요하며 일차의료 서비스를 효과적으로 제공할 인력과 지식체계가 필요하다.
두 번째로 이러한 일차의료 서비스를 어떤 방식으로 보상할 것인가 하는 보상방법 또한 개편의 여지가 있다. 앞서 살펴본 바와 같이 세계 여러 나라는 일차의료 강화를 위해 다양한 실험을 진행 중에 있다. 일차의료 지불방식의 세계적 동향은 행위별 수가제, 인두제, 봉급제, 성과연동지불제 등 다양한 지불방식을 혼합하는 것이다. 그에 비해 우리나라는 오로지 행위별 수가제에만 의존하고 있다. 선진국 일차의료 지불방식의 공통된 특징이라면 적어도 일차의료 지불에 대해서는 '지출효율화 보다는 서비스 조정 및 일차의료 본연의 기능 강화'를 지원한다는 것이며 이러한 경향은 인구구조의 노령화, 만성질환 확대에 따라 더욱 가속화될 것이다.
우리나라에 있어서도 향후 일차의료 강화를 위한 진료비 지불제도 개편의 핵심은 지나친 행위별 수가제 의존도를 줄이고 일차의료의 바람직한 속성인 포괄성과 조정기능, 지속성을 보장할 수 있는 방향으로 여러 지불방식의 활용도를 높이는 것이 될 것이다. 행위별 수가제는 앞서 살펴본 바와 같이 일차의료의 바람직한 속성을 담보하기에는 인센티브 구조상의 근본적 결함이 많기 때문이다.
일차의료 서비스를 어떤 지불방식을 사용하여 어떻게 보상할 것인가 하는 점은 일차의료 제공체계를 어떻게 가져갈 것인가 하는 정책 옵션에 따라 다양한 구상이 가능하다. 보다 충실한 일차의료 서비스 제공을 위해서는 주치의 제도로의 이행을 목표로 그에 부합한 지불제도를 설계해야 할 것이나 여러 여건상 직접적인 이행이 불가능하다면 우선순위가 높은 인구집단(노인, 아동, 저소득계층, 만성질환자 등)에 우선적으로 주치의 제도를 시행하면서 점진적으로 적용대상을 확대하는 것도 고려해볼 수 있다. 이보다도 더 점진적인 전략으로 현재 시행되고 있는 만성질환관리제를 발전적으로 활용하거나 질병관리 프로그램을 중심으로 단계적 개편안을 설정하는 방법을 최우선으로 검토하는 것도 가능하다.
어떤 경우든 현 지불제도에 인두제 요소의 반영을 생각해 볼 필요가 있다. 인두제 적용은 행위별 수가제의 서비스 분절화 양상을 줄일 뿐 아니라, 일차의료 의사가 각 환자별로 최적이라고 생각하는 지점까지 자원 투여를 조정할 수 있는 자율의 여지를 줄 수 있다[
17]. 인두제를 적용할 경우 서비스 제공자와 이용자의 부담을 줄이기 위해 단계적으로 적용을 확대하면서 행위별 수가제와의 구성비율을 조정해야 할 것이다. 이때 인두액 부분은 환자의 기본 진료 및 만성질환 관리, 건강증진 및 상담 등 건강관리에 필요한 요소를 반영하되, 연령, 성별, 질병력 등 위험요소를 고려하여 보정된 보상액을 설정하는 세심한 설계가 필요하다. 잘 알려진 영국의 경우 성/연령별로 14개 그룹, 그리고 장기 질환 보유, 표준화 사망률 등을 이용하여 인두제 금액을 조정한다. 동시에, 일차의료 서비스가 보다 잘 제공될 수 있도록 특정 서비스 제공을 늘릴 필요가 있거나(예: 특별히 문제가 되고 있는 구체적 건강문제의 예방을 위한 서비스나 검진, 상담, 혹은 개별화된 맞춤 서비스 등), 인두제 보상이 부적절한 특수 서비스에 대해서는 행위별 수가제 방식을 유지할 필요가 있다. 또한 환자 진료 성과에 대해 질 평가를 통해 인센티브를 부여하는 성과지불방식을 활용하여 성과급을 지급함으로써 인두제가 갖는 의료의 질이나 반응성에 대한 부정적 효과를 완화해야 할 것이다.
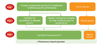
보다 더 단계적인 방안으로 행위별 수가제를 유지하면서 부분적으로 우선순위 그룹에 대해 P4P를 활용하는 방안도 고려 가능하다.
Figure 1에서는 만성질환, 특히 고혈압과 당뇨를 우선 대상으로, P4P를 활용하여 일차의료 지불방식을 전환시키는 단계를 예를 들어 설명하고 있다. 이때 P4P는 초기에는 질병관리프로그램 형식의 특화된 관리모형 유형으로 도입하는 것이 가능할 것이며, 환자와 의사의 자발적 참여를 전제로 한다. 이러한 방식은 국가가 강제하는 일방적인 환자-의사 관계형성이 아니라 인센티브를 통해 서비스 지속성과 포괄성이 가장 많이 필요한 집단을 대상으로 느슨하면서도 자발적인, 그리고 자연스러운 환자-의사 관계설정을 만들어 일차의료의 기반을 다질 수 있도록 한다는데 의의가 있다. 또한 기존 행위별 수가제를 유지한 상태에서 성과연동지불 프로그램을 추가함으로써 변화의 폭을 최소화한다는 점에서 수용성이 있고 참여주체의 상호작용 속에 일차의료의 경험을 축적할 시간적 여유를 확보할 수 있다는 점도 긍정적일 수 있다. 만약 이를 통해 일차의료 경험과 노하우가 환자와 의사 모두 일정 수준 이상 확보된다면 이를 기반으로 인두제 요소를 반영하거나 다른 지불제도를 접목하는 노력이 가능할 것이다. 또한 P4P는 일차의료의 성과에 대한 포괄적인 평가와 보상체계로 전환을 고려할 수 있게 될 것이다.
결론
오늘날 보건의료체계가 해결해야 하는 과제는 점점 더 복잡해지고 다양해지고 있으며 체계적이고 종합적인 접근을 요구하고 있다. 그 동안 우리나라의 보건의료체계는 단기간에 놀라운 발전을 거듭하였으나 지나치게 양적성장 달성에 치중한 나머지 치료위주·기술중심의 분절화된 서비스 생산만이 확대되었고 통합적 측면에서 포괄적으로 인간의 건강 문제를 다루는 일차의료 기반은 제대로 형성되지 못하였다.
우리나라 건강보험제도의 수가체계와 지불제도는 일차의료의 특성이 발현되는데 극히 어려운 구조로 운영되고 있다. 치료행위 중심으로 나열된 수가구조는 건강문제의 확인, 예방, 증진 및 종합관리에 필요한 서비스에 대해 제대로 된 규정과 보상체계를 구현하지 못하고 있다. 행위별 수가제 일변도의 현 지불체계는 지속적 환자-의사 관계에 형성에 유리하지 못하며 국민들이 질병이 발생했을 때에만 상황에 맞추어 일회성 치료를 받도록 하고 있다.
외국의 경우 일차의료 부문에 대한 지불방식은 인두제와 행위별 수가제, 성과지불보상제의 여러 지불요소를 혼합하여 가장 적합한 유인구조를 설정하는 방식으로 발전하고 있다. 유럽 국가 중 행위별 수가제를 고수해왔던 프랑스와 독일도 최근 의료개혁을 통해 인두제와 성과급제를 도입하여 혼합방식으로 나아가고 있다.
우리나라도 일차의료의 활성화를 위해 지불제도 개편이 필요하다. 무엇보다 바람직한 일차의료의 속성이 발현될 수 있도록 환자-의사 관계를 복원하고 지속적인 관리와 상담, 포괄적인 서비스 제공과 조정에 유리한 지불조합을 찾는 것이 필요하다. 지불제도의 구성은 일차의료 제공체계에 따라 다르겠으나 환자-의사 관계의 고리를 형성할 수 있는 질병관리프로그램의 도입, 일차의료 관리가 필요한 우선순위가 높은 집단에 대한 주치의 제도 도입, 점진적·단계적 주치의 제도 확대 등의 정책 옵션에 따라 그에 상응하는 성과지불보상제, 인두제의 구상이 가능할 것이다.
지불제도는 낭비요인을 최소화하면서 제공하는 의료서비스의 본질적 특성에 부합하도록 구성되어야 한다. 좋은 질에 보상하고 부적절한 질에 보상하지 않음으로써 양질의 서비스 제공에 기여해야 한다. 일차의료가 제 기능을 다하는 것은 일차의료의 좋은 속성이 제 기능을 발휘할 때이다. 이를 위해 적절한 물적 기반과 제공모형도 필요하지만 이를 뒷받침할 적절한 지불제도의 개선이 반드시 필요하다.
Peer Reviewers' Commentary
본 논문은 한국의 일차의료를 활성화하기 위한 정책수단으로 진료비 지불 제도를 다룬 연구이다. 외국의 정책 경험들에 근거하여 인구구조의 노령화, 만성질환의 급속한 확대 등 의료수요의 변화에 효과적으로 대응하기 위해서는 현행 행위별 수가제 의존도를 줄이고, 단계적으로 성과연동지불제와 인두제를 도입함으로써 일차의료의 기본 기능인 진료의 지속성과 포괄성, 조정 기능을 달성해야 함을 제안하고 있다. 전체적으로 한국의 의료체계에서 일차의료의 발전을 위한 방향제시를 했다는 점에서 의의가 있는 논문이라 판단되지만 외국의 제도를 설명하는 데 있어서 맥락이 고려된다면 내용에 대한 이해를 높일 수 있을 것이다.
[정리: 편집위원회]






 PDF
PDF ePub
ePub Citation
Citation Print
Print


 XML Download
XML Download