Abstract
목적
본 연구는 대퇴 비구 충돌(femoroacetabular impingement, FAI) 증후군으로 고관절 관절경 수술 후 최소 2년 추시에서 3-dimensional computed tomography (3D-CT)를 이용하여 cam형 변형의 형태학적인 변화와 임상 양상을 분석하였다.
대상 및 방법
2007년 2월부터 2014년 3월까지 FAI로 진단받고 고관절 관절경 수술을 받은 환자 중 3D-CT를 이용한 추시가 가능 하였던 환자를 대상으로 후향적으로 분석하였다. 수술 전, 후 촬영된 3D-CT를 이용하여 대퇴 융기부 제거술을 시행한 형태학적인 범위에 대한 정량적 측정 및 방사선적 알파각과 대퇴 두경부 오프셋을 측정하였고 이를 임상적 결과와 비교하였다.
결과
총 32명의 환자, 37예를 대상으로 하였고 평균 연령은 31.2세(16–69세), 평균 추시 기간은 47.3개월 (26–119개월)이었다. 알 파각은 수술 전 평균 59.6° (52.0°–69.5°), 수술 후 평균 39.8° (31.1°–52.4°), 최종 추시에서 평균 43.1° (32.5°–54.0°)로 측정되었다. 수술 후와 최종 추시에서 알파각은 통계적으로 유의한 차이를 보이지 않았다(p>0.05). 대퇴 두경부 오프셋은 수술 전 평균 8.2 mm (3.6–10.2 mm), 수술 후 평균 11.7 mm (10.1–13.0 mm), 최종 추시에서 평균 11.0 mm (8.4–12.7 mm)를 보였다. 수술 후와 최종 추시에서 두경부 오프셋도 통계적으로 유의한 차이를 보이지 않았다(p>0.05). 3D-CT를 이용한 수술 후 측정된 cam형 변형의 제거 면적은 평균 48.9 mm2 (13.2–106.4 mm2)로 최종 추시에서의 평균 37.9 mm2 (7.83–90.37 mm2)와 일부 차이가 있었으나 이는 통 계적으로 유의하지는 않았다(p>0.05). 임상 평가는 모든 항목에서 통계적으로 유의한 호전을 보였다(p<0.05).
초록
Purpose
We evaluated the morphologic change of cam lesion of femoroacetabular impingement (FAI) using 3-dimensional computed tomography (3D-CT) at the minimum 2-year follow-up and estimated its relationship with clinical outcomes.
Materials and Methods
Between February 2007 and March 2014, all patients who underwent hip arthroscopic femoroplasty under the impression of FAI were retrospectively evaluated. We selected patients who received 3D-CT and were followed-up for more than 2 years. We estimated the quantitative volume of femoroplasty, alpha angle and femoral head-neck offset using 3D-CT.
Results
Thirty-two patients (37 cases) were selected in our study. The mean age was 31.2 years (16–69 years) and the mean follow-up duration was 47.3 months (26–119 months). The mean resection volume measured after femoroplasty using 3D-CT was 48.9 mm2 (13.2–106.4 mm2), and follow-up mean resection volume was 37.9 mm2 (7.83–90.37 mm2). A little bit of the mean volumatic overgrowth of the resection area between immediate postoperative and last follow-up was shown; however, there was no statistically significant difference in the mean values (p>0.05). The clinical outcomes showed a significant improvement during the perioperative and follow-up periods in all categories (p<0.05).
Conclusion
There was no significant regrowth of cam lesion after femoroplasty for FAI at maximum 9 years. Moreover, in most cases, clinical outcomes were improved. This suggests that we were able to achieve good clinical outcomes without harmful anatomical regrowth of cam deformity using arthroscopic femoroplasty.
대퇴 비구 충돌(femoroacetabular impingement, FAI)은 성인의 고관절의 통증의 주요 원인으로서,12) 최초 1936년에 Smith-Petersen3)에 의해 성인에서의 대퇴 골두 골단분리증(slipped capital femoral epiphysis)의 한 종류로 분류되었다. 이후 연구를 지속함에 따라 대퇴 두부-경부 연접부(femur head and neck junction)의 비정상적인 골형성 및 비구연(acetabular rim)의 충돌이 기전임을 밝혀내고 이를 각각 cam형과 pincer형으로 분류하였다.4567) 또한 다수의 저자들은 지속적인 충돌로 인하여 비구순의 파열 및 고관절의 연골 조직의 손상이 되고 나아가 관절염으로 발생하게 되는 것을 보고하였다.89101112) 이에 대한 치료로서 개방성 감압술(open decompression)을 일시적으로 사용하였으나 최소 침습적이며 술 후 빠른 회복을 기대할 수 있는 관절경적 수술(arthroscopic procedure)이 현재 널리 사용되고 있다.13141516) Byrd와 Jones17) 및 Tannast와 Siebenrock18)은 cam형 병변에 대한 관절경적 대퇴 융기 절제술(arthroscopic femoral bumpectomy)이 수술 후 비정상적인 방사선적 병변(alpha angle, pistol grip deformity, decreased headneck offset ratio)의 회복을 보이며 임상 양상이 호전되는 것을 보고하였다.
하지만 Philippon 등19)은 고관절 관절경 수술 후 13%의 환자에서 재수술이 필요하였으며 가장 큰 원인이 일차 수술 후 충분히 제거하지 못해 남아있는 대퇴골 융기부에 의한 계속된 충돌(persistent impingement)의 결과로 보고한 바 있다. 최근 Gupta 등20)은 FAI에 의한 cam 병변의 대퇴 융기 절제술 후에 단기 방사선적 추시상 대퇴 성형부의 재발이 없었다고 하였으나 이는 3차원적인 구와 원기둥 형태를 갖는 대퇴골 두 및 대퇴 경부를 단순 방사선만을 이용하여 측정한 방법이라 정확한 측정이 될 수 없으며, 측정에 대한 신빙성이 희박하다고 생각된다. 최근 기술의 발달로 인해 3차원 골 형태의 변화 면적 비교를 위해 단순 촬영 기법보다는 3-dimensional computed tomography (3D-CT)를 이용한 단면적 비교가 가능하며, 점차 이를 이용하고 있는 추세이다.
따라서 본 연구에서 관절경적 수술을 받은 FAI 환자에 대하여 수술 전후 및 추시에서 cam 병변을 단순 방사선적 검사와 더불어 3D-CT를 시행하여 이를 토대로 수술 전, 후의 단면적 및 형태를 분석하여 cam 병변의 재발을 평가하고, 분석하고자 하였다.
2007년 2월부터 2014년 3월까지 FAI로 진단 받고 단일의 고관절 관절경 전문가에게 순차적으로 수술을 받은 환자 중 수술 전 후 및 추시를 하였던 32명의 환자의 고관절에 대하여 후향적으로 분석하였다. 수술 전 단순 방사선 사진에서 알파각(alpha angle)이 60° 이상을 보이며, 이학적 검사에서 앙와위하에 고관절과 슬관절을 90° 굴곡시킨 후 고관절을 내회전하였을 때 통증이 악화되는 증상이 있는 경우 전방 충돌 소견이 있는 것으로 판단하였다.21) 다만 이학적 검사상 저명한 충돌의 증상이 보이며 보존적 치료에서 증상의 호전이 없는 경우에는 알파각이 60° 이하인 경우에도 FAI 의증하에 고관절 관절경을 시행하였다. 해당 환자에서 3D-CT를 촬영하여 이환된 부분의 대퇴 융기(femoral bump) 소견을 수술 전에 확인하였고, 수술 직후 및 최소 2년에서 최대 9년 추시에서 3D-CT를 재촬영하여 영상학적 소견을 비교하였다. 2년 이하 추시 환자나 수술 전, 후 3D-CT가 없는 환자, 외상력이 있거나 대퇴골두무혈성괴사(Legg-Calve-Perthes Disease) 후유증, 고관절 이형성증 환자는 대상에서 제외하였다.
모든 환자는 고관절 관절경을 이용하여 앙와위에서 골절 테이블에 위치하여 시행되었다. 주로 전방 및 전외측방 삽입구를 사용 하였으며, 융기부 제거술 시 골절 테이블에서 견인을 해제한 후 고관절을 굴곡시켜서 전방 관절막을 이완시킨 후 부분 관절낭 절제술 후 이 부위를 통해 시행하였다. 수술 시 융기부 제거 부위는 수술 전 3D-CT를 정량적으로 위치와 범위를 파악하고 수술중 관절경하에 이 부위를 서로 연관시켜서 제거하였으며 최종 골융기부 제거 부위는 고관절을 70° 정도 굴곡하여 내전, 내회전시키면서 비구순과 충돌이 없는 것을 확인하였다. 그외 pincer형의 충돌이 동반되어 있는 경우 비구성형술을 시행한 후 비구순을 재부착하였으며 비구순 파열 시 상태에 따라 변연절제술 혹은 나사못(anchor)을 이용한 비구술 봉합술을 시행하였다. 연골의 전층 파열이 있는 경우 변연절제술(debridement) 시행 후 미세절골술(microfracture)을 시행하였다(Table 1).
3 mm 간격으로 촬영된 CT (Siemens SOMATOM Emotion 16®; Siemens AG, Munich, Germany)를 대퇴 경부의 장축과 평행한 사선 축성 이미지(axial oblique scout mage)를 획득하여 분석하였다. 또한 수술 전, 후 및 추시상의 알파각과 대퇴 두경부 오프셋(femoral head-neck offset)과 대퇴 융기 제거술을 시행한 부분의 면적을 PACS systems (Marosis M-view™ 5.4; Marotech, Seoul, Korea)을 이용하여 측정하였다. 수술 전과 수술 후 3일 내, 그리고 최소 2년 이후 CT 재촬영을 시행하였다. 수술 직후 대퇴 융기 제거술의 면적이 가장 넓은 위치를 확인하여 해당 위치의 대퇴 골두 면적을 측정하였다. 추시 영상에서 골두의 면적이 같은 경우 동일한 위치의 사선 축상 이미지가 선택되었다는 가정하에 오차 범위 ±20 mm2 수준에서 동일한 크기의 대퇴 골두 면적 위치를 선택하여 융기부 제거술 후 3일 내 시행한 CT 촬영에서의 면적과 추시상 보이는 면적을 측정하여 비교하였다(Fig. 1).
모든 환자에서 임상적 평가는 수술 전, 3개월, 6개월, 그리고 1년 주기로 평가하였으며, 최종 추시 시점에서 modified Harris hip score (mHHS) 및 visual analogue scale (VAS), non-arthritic hip score (NAHS), hip outcome score-activities of daily living (HOS-ADL), hip outcome score-sports specific subscale (HOS-SSS)을 평가하였다.22)
통계적 분석은 priori analysis를 시행하여 유의수준을 0.05 미만으로 정하였으며, paired t-test를 이용하여 수술 후 및 추시에서 resection area의 size를 비교하였다. Alpha angle, femoral head-neck offset, resection area 변화값과 같은 연속형 변수의 통계 방법은 t-test를 이용하였다. 통계 분석은 Microsoft Excel 2010 (Microsoft, Redmond, WA, USA), IBM SPSS ver. 12.0 (SPSS Inc., Chicago, IL, USA) 및 R i386 3.3.1 (R Foundation)을 이용하였다.
총 32명의 환자, 37예 중 남자는 26명, 여자는 6명이었다. 평균 연령은 수술을 기준으로 31.2세(16–69세)였고 평균 추시 기간은 47.3개월(26–119개월)이었다(Table 2). 수술 전 시행한 평균 알파각은 평균 59.6° (52.0°–69.5°), 수술 직후 알파각은 평균 39.8° (31.1°–52.4°)로 수술 후 알파각은 호전된 양상을 보였다. 추시에서 시행한 알파각은 평균 43.1° (32.5°–54.0°)로 측정되었다. 수술 직후와 추시에서 알파각은 통계적으로 유의한 차이를 보이지 않았다(p>0.05). 수술 전 단순 방사선상 두경부 오프셋은 평균 8.2 mm(3.6–10.2 mm), 수술 후 평균 11.7 mm (10.1–13.0 mm)로 역시 방사선적 호전을 보였으며, 최종 추시에서 평균 11.0 mm (8.4–12.7 mm)를 보였다. 수술 후 및 최종 추시에서 단순 방사선상 두경부 오프셋도 통계적으로 유의한 차이를 보이지 않았다(p>0.05). 3D-CT를 이용한 수술 후 측정한 대퇴부 융기 절제 면적은 평균 48.9 mm2 (13.2–106.4 mm2)였으며 추시에서 평균 37.9 mm2 (7.83–90.37 mm2)로 차이가 있었으나 통계적으로 유의하지는 않았다(p>0.05) (Table 3).
임상 평가는 모든 항목에서 수술 전, 후로 통계적으로 유의하게 호전을 보였다(p<0.05). 추시상 평가에서는 수술 직후와 비교하여 평균적인 차이는 보이나 통계적으로 유의하게 호전 양상을 보이지는 않았다(Table 4). mHHS는 수술 전 57.14점에서 수술 후 3개월 추시에서 81.24점으로 호전되었고 2년 추시에서 78.12점으로 통계적인 차이를 보이지 않았다(p>0.05). VAS는 수술 전 평균 7.6점에서 3개월 추시에서 3.4점으로 호전되었으며 2년 추시에서 3.7점으로 유의한 차이를 보이지 않았다(p>0.05). NAHS 또한 수술 전 52.77점에서 3개월 추시에서 81.41점, 2년 추시에서 80.11점으로 역시 유의한 차이를 보이지 않았다(p>0.05). HOS-ADL 및 HOS-SSS도 각각 수술 전 58.23점, 39.88점에서 3개월 추시에서 81.19점과 66.41점, 2년 추시에서 80.05점과 63.11점으로 수술 후 호전되는 양상을 보였으며, 3개월 추시와 최소 2년 추시에서 통계적으로 유의한 변화를 보이지 않았다(p>0.05) (Fig. 2).
수술 전과 비교하여 수술 후에 알파각과 두경부 오프셋이 호전됨을 알 수 있었고, 이 두 값은 수술 직후와 추시상에서 통계적으로 유의한 차이가 없음을 알 수 있었다. 대퇴 융기부 절제술 직후 가장 큰 절제 면적을 얻을 수 있었으며, 이후 추시상에서 절제 면적의 감소는 골극의 재발이나 수술 부위의 remodeling으로 인한 것으로 생각된다. 여러 임상 평가에서는 수술 전보다 수술 후 호전 양상을 보였고, 이후 최소 2년 추시 후 시행한 임상 평가에서도 이전과 크게 다르지 않아 수술 전과 비교하여 호전된 임상 평가임을 알 수 있다.
FAI는 근위 대퇴부와 비구연의 충돌로 Ganz 등2)에 의해 기술된 이후 점차 대두되고 있는 질환으로 과도한 고관절의 움직임을 보이는 경우 흔하게 나타난다. Leunig와 Ganz23)는 FAI가 서구권에서 10%–15%의 유병률을 보이며 젊은 연령에서 보이는 고관절 통증의 주요한 원인으로 보고하였다. 이는 연골의 손상 및 비구순의 파열을 유발하며 조기 고관절 관절염을 야기한다.89101112) 또한 최근 영상학적 장비의 발전으로 인하여 FAI의 진단도 증가하고 있는 추세이다.24) FAI에 대한 수술은 기계적 충돌로 인한 손상을 해소하기 위한 초기에는 개방적 수술에 대한 보고가 있었으나 현재 최소 침습적이면서 환자의 조기의 기능 회복에 유리한 고관절 관절경 수술이 2003년부터 최적 표준(gold standard)법으로 사용되고 있다.141516) 그리고 고관절 관절경 기구나 수술 술기의 발전으로 인하여 수술 후 환자의 임상 결과나 증상 호전 여부도 점차 좋아지고 있다.25) Papalia 등26)은 일반적으로 cam형 병변에 대하여 대퇴 융기 제거술을 시행할 수 있으나 현재 제거한 cam형 병변에 대한 재발이나 이에 대한 방사선적 추시에 대한 연구는 거의 없는 실정이다. Cam형 병변의 재발에 대한 근거는 슬관절의 십자인대 재건술에서 확인할 수 있다. 십자인대 재건술 중 notchplasty를 시행한 후 골피질의 재성장에 따른 이식건의 손상되어 실패하는 증례가 보고된 바 있으며27) 이는 관절경하 골성형술(osteoplasty)후 재발한 증례로서 대퇴 융기 제거술 시행 후 제거된 cam형 병변의 재발을 의심할 수 있다. Gupta 등20)은 cam형 병변에서 대퇴융기 제거술 후 시행한 단순 방사선적 소견에서 알파각과 대퇴두경부 오프셋을 측정하여 cam형 병변의 재발이 없으며 임상적 차이도 없었음을 보고하였다. 하지만 이는 단순 방사선적 소견을 기준으로 한 것이며, Dudda 등28)은 단순 방사선 사진상에서 보이는 소견만으로는 cam형 FAI를 배제할 수 없고 이는 cam형 변형에 대한 오진이나 병변에 대한 저평가를 야기할 수 있으며 정확한 진단을 위해 추가적으로 CT나 자기공명영상 촬영(magnetic resonance imaging)이 필요하다고 보고한 바 있다. 이에 저자는 본 연구에서 수술 전, 수술 후 그리고 2년 이상 추시에서 CT를 시행하여 대퇴 융기 절제술 수술 직후의 면적과 추시 촬영에서의 면적을 정량적으로 비교하였다. 대부분의 증례에서 일차 수술 후 증상 호전과 함께 추시 촬영에서도 cam형 병변의 재발이 보이지 않았다. 전 증례 중 가장 긴 추시가 가능하였던 환자에서 대퇴 융기 절제술 시행 직후 측정된 절제 면적은 36.95 mm2이었으며 119개월 후 추시에서 측정된 면적은 35.33 mm2로 측정되었다. 추시중 환자의 통증 및 수술 전 전방 충돌의 징후는 재발 소견을 보이지 않았으며, 방사선적 재발 소견 또한 관찰되지 않았다(Fig. 3). 하지만 한 명의 환자에서 재발이 확인되어 고관절 관절경 재수술을 시행하였다. 해당 환자는 대퇴 융기 절제술 시행 직후 56.8 mm2에서 11개월 추시에서 29.91 mm2, 41개월 추시에서 19.39 mm2 로 제거한 부위의 감소 소견이 관찰되었다. 당시 시행한 이학적 검사에서 전방 충돌 검사 양성 소견 및 VAS 점수 7점으로 보존적 치료에서 증상 호전이 없어 고관절 관절경 재수술을 시행하였다(Fig. 4A–4C). 재수술 후 49개월 추시 소견에서 재발 소견을 보이지 않았으며 VAS 3으로 호전된 증상도 유지되었다(Fig. 4D, 4E). Heyworth 등29)은 일차 고관절 관절경 수술 후 재수술을 한 증례의 79%에서 치료되지 않은 골성 충돌 병변이 보인다고 보고하였고, Philippon 등19)은 37예의 환자 중 36예의 고관절 관절경 재수술 환자에서 영상학적 소견상 FAI 병변을 보고하였다. 이는 일차 수술 시 대퇴 융기부의 불충분한 제거로 인한 골성 충돌이 남아있는 경우로 대퇴 융기 절제술 후 절제 부위의 재성장에 따른 재발에 대한 보고가 아니다. 저자는 모든 증례에서 수술 직후 CT를 시행하여 충돌 부위에 대한 적절한 제거가 이루어졌는지 확인하였고 전 증례에서 대퇴 융기부가 수술 후 충분히 제거되어 있음을 확인하였다. 따라서 불충분한 절제에서 기인한 증상의 재발이 아닌 수술 직후 CT로 충분한 절제를 가정하에 비교하였기 때문에 대퇴 융기 절제술 부위의 재성장에 대한 비교를 명확히 시행할 수 있었다.
본 연구는 FAI의 대퇴 융기 절제술을 시행 후 보다 정확한 CT로 추시를 시행한 논문이라는 장점이 있다. 기존의 논문에서 단순 방사선적 추시를 시행한 반면 CT로 대퇴 융기 절제술의 면적을 정량적으로 측정할 수 있었으며, 추시 영상과 비교하여 직접적으로 측정할 수 있어 이러한 정량적 변화 및 형태학적 변화를 확인한 최초의 연구로 생각된다. 한계점으로는 sample size가 적다는 점을 가장 우선적으로 들 수 있었다. 수술을 시행 받은 환자들 중 임상 증상이 호전될 경우 외래 추시를 하지 않는 경우와 같이 중도 소실률이 많아 수술 후 최소 2년 뒤의 추시 3D-CT를 시행하는 데 어려움이 따랐다. 또한 CT 시행 시 환자의 자세의 변화로 인하여 정확히 동일한 영상을 촬영할 수 없었다. 하지만 앞서 언급하였듯이 대퇴 경부의 장축과 평행하게 촬영하여 대퇴 골두의 면적을 기준으로 오차를 줄이고자 하였다. 3D-CT이므로 변화된 골두의 부피를 계산하여 비교하는 것이 더욱 논문의 취지와 맞을 수 있으나 기술적으로 부피를 계산하기는 어려움이 따랐다. 2차원적인 단면적을 합하여 부피 비교를 시도해보려고 하였으나 수술 직후와 추시기간 중 CT 촬영에서의 cut 간격 및 cut 방향이 일정하지 않고 서로 다른 경우가 많아 비교가 불가능하였다. 추가적으로 수술 전과 후, 추시에서 시행한 CT 시 환자들에게 단순 방사선 검사만 시행하는 것보다 더 많은 방사선 조사량이 투여되었다는 점과 후향적 연구라는 점도 이 연구의 한계점으로 들 수 있다. 하지만 모든 증례에서 방사선 촬영은 촬영의 목적에 대한 설명 후 환자의 동의하에 촬영되었다.
Figures and Tables
Figure 1
Computed tomography (CT) of pre- and postoperative and follow-up. Section of axial image was selected to measure the same level of resection area. (A) Preoperative alpha angle. (B) Postoperative alpha angle. (C) Follow-up alpha angle. (D) Preoperative femoral head-neck offset. (E) Postoperative femoral head-neck offset. (F) Follow-up femoral head-neck offset. (G) Resection area measurement of immediate postoperative CT. (H) Resection area measurement of follow CT.
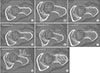
Figure 2
Clinical outcome score and pain score: preoperative (Preop.) and 2-month follow-up, and 2-year follow-up. POD, postoperative day; mHHS, modified Harris hip score; NAHS, non-arthritic hip score; HOS-ADL, hip outcome score-activities of daily living; HOS-SSS, hip outcome score-sport specific subscale; VAS, visual analogue scale.

Figure 3
A 21-year-old male patient presented with right side anterior groin pain with positive anterior impingement test. Radiologic evaluation before the operation showed abnormal findings. Radiologic evaluation at 119 months, showed no regrowth at the previous resection area. (A) Preoperative alpha angle ('06. Aug.). (B) Preoperative femoral head-neck offset ('06. Aug.). (C, D) Intraoperative arthroscopic finding ('06. Aug.). (E) Postoperative computed tomography (CT) scan ('06. Aug.). (F) Following CT scan at 119 months after surgery ('16. Jul.).
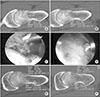
Figure 4
A 29-year-old female patient underwent the operation after the diagnosis of femoroacetabular impingement. (A) Arthroscopic femoral bumpectomy was performed. (B, C) During the follow-up period, she felt hip pain. Axial oblique computed tomography (CT) scan of hip at the follow-up revealed regrowth at the previous resection area. She underwent revision hip arthroscopy (D) and has had no further episodes of hip pain after revision surgery (E). (A) First operation: postoperative CT scan ('09 Sep.). (B) First operation: first follow-up (F/U) (postoperative day [POD] 11 months from first operation, '11 Sep.). (C) First operation: second F/U (POD 41 months from first operation, '12 Jul.). (D) Second operation: postoperative CT scan ('12 Jul.). (E) Second operation: third F/U (POD 49 months from second operation, '16 Aug.).
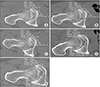
Table 3
Comparison of Pre-, Post-, and Follow-Up Computed Tomographic Findings (Mean Value with Range)

Table 4
Clinical Outcome Score and Pain Score

*p-value are result of comparison of postoperative and follow-up measurements by paired t-test. POD, postoperative day; mHHS, modified Harris hip score; VAS, visual analogue scale; NAHS, non-arthritic hip score; HOS-ADL, hip outcome score-activities of daily living; HOS-SSS, hip outcome score-sport specific subscale.
References
1. Byrd JW. Hip arthroscopy: patient assessment and indications. Instr Course Lect. 2003; 52:711–719.
2. Ganz R, Parvizi J, Beck M, Leunig M, Notzli H, Siebenrock KA. Femoroacetabular impingement: a cause for osteoarthritis of the hip. Clin Orthop Relat Res. 2003; 417:112–120.
3. Smith-Petersen MN. The classic: treatment of malum coxae senilis, old slipped upper femoral epiphysis, intrapelvic protrusion of the acetabulum, and coxa plana by means of acetabuloplasty. 1936. Clin Orthop Relat Res. 2009; 467:608–615.
4. Ito K, Minka MA 2nd, Leunig M, Werlen S, Ganz R. Femoroacetabular impingement and the cam-effect. A MRI-based quantitative anatomical study of the femoral head-neck offset. J Bone Joint Surg Br. 2001; 83:171–176.
5. Nötzli HP, Wyss TF, Stoecklin CH, Schmid MR, Treiber K, Hodler J. The contour of the femoral head-neck junction as a predictor for the risk of anterior impingement. J Bone Joint Surg Br. 2002; 84:556–560.

6. Reynolds D, Lucas J, Klaue K. Retroversion of the acetabulum. A cause of hip pain. J Bone Joint Surg Br. 1999; 81:281–288.
7. Siebenrock KA, Schoeniger R, Ganz R. Anterior femoro-acetabular impingement due to acetabular retroversion. Treatment with periacetabular osteotomy. J Bone Joint Surg Am. 2003; 85:278–286.
8. Anderson LA, Peters CL, Park BB, Stoddard GJ, Erickson JA, Crim JR. Acetabular cartilage delamination in femoroacetabular impingement. Risk factors and magnetic resonance imaging diagnosis. J Bone Joint Surg Am. 2009; 91:305–313.
9. Beck M, Kalhor M, Leunig M, Ganz R. Hip morphology influences the pattern of damage to the acetabular cartilage: femoroacetabular impingement as a cause of early osteoarthritis of the hip. J Bone Joint Surg Br. 2005; 87:1012–1018.
10. Wagner S, Hofstetter W, Chiquet M, et al. Early osteoarthritic changes of human femoral head cartilage subsequent to femoro-acetabular impingement. Osteoarthritis Cartilage. 2003; 11:508–518.

11. Siebenrock KA, Wahab KH, Werlen S, Kalhor M, Leunig M, Ganz R. Abnormal extension of the femoral head epiphysis as a cause of cam impingement. Clin Orthop Relat Res. 2004; 418:54–60.

12. Beck M, Leunig M, Parvizi J, Boutier V, Wyss D, Ganz R. Anterior femoroacetabular impingement: part II. Midterm results of surgical treatment. Clin Orthop Relat Res. 2004; 418:67–73.
13. Ganz R, Gill TJ, Gautier E, Ganz K, Krügel N, Berlemann U. Surgical dislocation of the adult hip a technique with full access to the femoral head and acetabulum without the risk of avascular necrosis. J Bone Joint Surg Br. 2001; 83:1119–1124.
14. Byrd JW. Hip arthroscopy by the supine approach. Instr Course Lect. 2006; 55:325–336.
15. Philippon MJ, Schenker ML. Arthroscopy for the treatment of femoroacetabular impingement in the athlete. Clin Sports Med. 2006; 25:299–308. ix

16. Philippon MJ, Stubbs AJ, Schenker ML, Maxwell RB, Ganz R, Leunig M. Arthroscopic management of femoroacetabular impingement: osteoplasty technique and literature review. Am J Sports Med. 2007; 35:1571–1580.
17. Byrd JW, Jones KS. Prospective analysis of hip arthroscopy with 2-year follow-up. Arthroscopy. 2000; 16:578–587.

18. Tannast M, Siebenrock KA. Conventional radiographs to assess femoroacetabular impingement. Instr Course Lect. 2009; 58:203–212.
19. Philippon MJ, Schenker ML, Briggs KK, Kuppersmith DA, Maxwell RB, Stubbs AJ. Revision hip arthroscopy. Am J Sports Med. 2007; 35:1918–1921.

20. Gupta A, Redmond JM, Stake CE, Finch NA, Dunne KF, Domb BG. Does the femoral cam lesion regrow after osteoplasty for femoroacetabular impingement? Two-year follow-up. Am J Sports Med. 2014; 42:2149–2155.
21. Byrd JW. Evaluation of the hip: history and physical examination. N Am J Sports Phys Ther. 2007; 2:231–240.
22. Christensen CP, Althausen PL, Mittleman MA, Lee JA, McCarthy JC. The nonarthritic hip score: reliable and validated. Clin Orthop Relat Res. 2003; 406:75–83.

23. Leunig M, Ganz R. Femoroacetabular impingement. A common cause of hip complaints leading to arthrosis. Unfallchirurg. 2005; 108:9–10. 12–17.
24. Byrd JW, Jones KS. Diagnostic accuracy of clinical assessment, magnetic resonance imaging, magnetic resonance arthrography, and intra-articular injection in hip arthroscopy patients. Am J Sports Med. 2004; 32:1668–1674.

25. Bardakos NV, Vasconcelos JC, Villar RN. Early outcome of hip arthroscopy for femoroacetabular impingement: the role of femoral osteoplasty in symptomatic improvement. J Bone Joint Surg Br. 2008; 90:1570–1575.
26. Papalia R, Del Buono A, Franceschi F, Marinozzi A, Maffulli N, Denaro V. Femoroacetabular impingement syndrome management: arthroscopy or open surgery? Int Orthop. 2012; 36:903–914.

27. May DA, Snearly WN, Bents R, Jones R. MR imaging findings in anterior cruciate ligament reconstruction: evaluation of notchplasty. AJR Am J Roentgenol. 1997; 169:217–222.





 PDF
PDF ePub
ePub Citation
Citation Print
Print





 XML Download
XML Download