Abstract
최근 스포츠 활동이 증가함에 따라 소아 및 청소년의 전방십자인대 손상도 증가하는 추세이다. 운동 제한, 보조기 착용, 재활 치료로 구성된 비수술적 치료는 50% 이내의 부분 파열된 경우 만족스러운 결과를 기대할 수 있다. 완전 파열이 된 경우 환자의 역연령과 생리적 성숙도, 골 성숙도에 따라 적절한 치료 방법을 선택하여야 한다. 본 논문에서는 소아 및 청소년의 전방십자인대 손상의 치료에 대하여 고찰해 보고자 한다.
초록
With the increased participation in sports activity, there is an increased tendency of anterior cruciate ligament (ACL) injuries in children and adolescents. Nonsurgical management including activity modification, bracing, and physical therapy, is best used for patients with partial tears involving <50% of the ACL diameter. In patients with complete ruptures, chronological, physiological, and skeletal maturity must be assessed to select the appropriate surgical technique. This paper reviews the management of ACL tears in skeletally immature patients.
소아 및 청소년기의 전방십자인대의 실질내 손상은 드문 것으로 알려져 있으나 그 정확한 발생률에 대한 보고는 없다.1) 하지만 최근 연구들에 의하면 소아 및 청소년에서 전방십자인대 손상의 발생률이 증가하고 있는데, 이는 청소년들의 스포츠 참여도가 증가하였고 자기공명영상 검사 등의 진단 방법의 발달과 전방십자인대 손상에 대한 관심도가 증가하였기 때문으로 설명된다.23)
소아 및 청소년기의 전방십자인대 손상의 치료 목표는 연골판과 성장판에 이차적인 손상을 주지 않으면서 관절의 안정을 회복하는 데 있다. 과거에는 골 성숙이 이루어질 때까지 기다렸다가 성인에서와 같은 고식적인 재건술을 시행하는 것이 보편적인 치료 방법이었으나 최근에는 비수술적 치료 혹은 수술을 지연하였을 때의 결과가 좋지 않다는 보고가 많고 수술 기법의 발달로 성장이 완료될 때까지 운동을 제한하기보다는 손상 초기에 수술적 치료를 시행하는 경우가 증가하고 있다.45) 외국, 특히 청소년기에 스포츠 활동이 활발한 미국에서는 1990년에서 2009년까지 20년간 전방십자인대 재건술이 약 3배 정도 증가하였다고 한다.6) 국내의 통계는 아직까지 보고된 바 없으나 이와 유사하게 증가하는 경향을 보일 것으로 판단된다. 본 논문에서는 소아 및 청소년의 전방십자인대 손상의 치료에 대하여 고찰해 보고자 한다.
진단을 위하여 세심한 병력 청취와 이학적 검사가 중요하나 비협조적인 소아에서 정확한 검사를 시행하는 것이 쉽지는 않다. 병력상 전형적으로 비접촉성 감속, 점프, 갑작스런 정지 동작, 과신전과 함께 탄발음이 있었거나 심한 통증, 관절의 종창 등이 있는 경우 전방십자인대 손상을 의심할 수 있다.789) 성인에서와 마찬가지로 전방 전위 검사, Lachmann 검사, 축 이동 검사(pivot shift test)를 통해 진단할 수 있는데, 소아의 경우 생리적인 유연성으로 인해 전방 전위 검사가 많게는 10 mm까지 나타날 수 있다는 점에 유의하여야 한다.10) 따라서 반대측 슬관절을 검사함으로써 동반된 전신적 인대 이완성 유무를 판단하는 것이 중요하다. 방사선 검사는 경골극 견열 골절, 대퇴과 혹은 경골 근위부 골절 유무 등을 감별하는 데 필요하다. 또한 골 성숙 정도를 평가하여야 하는데 이때 골 연령 측정을 위해서 주로 좌측 수부 방사선 사진을 이용한다. 자기공명영상 검사는 진단에 가장 유용한 검사로 성인에서 관찰되는 직접적인 소견과 간접적인 소견을 모두 관찰할 수 있다. 즉 직접적인 소견으로는 인대 연결의 소실, 비정상적 인대 경사, 전방십자인대 실질부의 신호 강도의 변화가 관찰될 수 있고, 이차 소견으로는 반월연골판 손상, 후방십자인대의 좌굴(buckling), 대퇴외과 전방 연골하골의 함몰, 전외측 대퇴과와 후 외측 경골 고평부의 골좌상 등의 소견이 관찰될 수 있다(Fig. 1).11) 소아에서 전방십자인대 손상의 진단에서 자기공명영상 검사의 민감도는 Lee 등11)은 약 95%로 높은 것으로 보고한 반면 Kocher 등12)은 민감도가 75%, 특이도가 94% 정도인 것으로 보고하였고 12세 미만의 체격이 작은 소아에서는 진단율이 낮을 수 있음에 유의하여야 한다고 하였다. 동반 손상의 빈도에 대한 보고가 많지는 않은데, 급성 손상에서는 외측 반월연골판 손상이 가장 많으며 그 발생률이 높게는 64%까지 보고되고 있다. 반면에 만성 손상에서는 내측 반월연골판의 손상이 더 많이 발생하는 것으로 알려져 있다. 이외에 내측부 인대, 연골 손상이 동반되기도 하며 드물게 대퇴과 골절이 동반되기도 한다.1314) Millett 등14)은 14세 미만의 소아 환자 39명을 대상으로 한 연구에서 수상 후 6주 이상 경과한 후 재건술을 시행한 경우 내측 반월연골판 손상의 빈도가 증가하였음을 보고하였고 이와 유사하게 Dumont 등15)은 370명의 전방십자인대 재건술을 시행 받은 환자 중 수상 5개월 이후에 재건술을 받은 환아에서 내측 반월연골판 파열이 동반된 경우가 높다고 하였으며 이 경우 연골 손상이 동반될 가능성이 높다고 하였다. 이렇듯 성인에서와 유사하게 소아 및 청소년 환자에서도 전방십자인대 손상이 이차적인 반월연골판 손상을 일으키는 것으로 알려져 있다.
수술 시기, 즉 이차적인 반월연골판 손상을 예방하기 위해 조기에 수술을 시행하여야 할지 아니면 성장판의 의인성 손상을 피하기 위해 골 성숙이 이루어질 때까지 수술을 지연시켜야 할지에 대해서는 아직 논란이 있다.16) 소아 및 청소년에서 골 성숙이 될 때까지 활동을 제한시킨 후 재건술을 시행하였던 것이 과거의 경향이었다면 최근에는 수상 초기에 수술적 치료를 시행하는 경우가 증가하는 추세이다. 이는 비수술적 방법 혹은 수술을 성장이 완료되었을 때까지 지연시켰을 때 좋지 않은 결과들이 보고되고 있기 때문이다. 94%의 환자들이 수상 이전 수준의 활동을 하기 어렵고, 약 50%에서는 스포츠 활동에서 완전히 배제된다고 한다.1718) 또한 관절의 불안정성으로 인하여 반월연골판 및 관절 연골에 이차적인 손상이 진행되고 61%에서 관절염이 발생한다고 보고되고 있다.1819) Moksnes 등20)의 전향적 연구에 의하면 약 1/3의 환자들이 지속적 불안정성으로 인하여 수상 후 4년 이내에 재건술을 시행 받았으며, 다섯 명 중 한 명에서 이차적인 반월연골판 손상에 대한 치료를 요하였다고 하였다. 이렇듯 최근의 연구들은 수상 후 조기 수술을 권하는 방향으로 기울어지고 있다.
부분 파열인 경우 비수술적 치료로 좋은 결과를 기대할 수 있다. 소아 및 청소년의 전방십자인대 손상의 61%가 부분 파열인 것으로 보고되고 있는데, 단순히 신체 검사를 통하여 진단하기는 어려우며 자기공명영상의 전방십자인대 관상사면영상에서 측정할 수 있다.2122) Kocher 등21)은 45명의 18세 미만의 소아 및 청소년 환자를 대상으로 계획된 재활 프로그램을 시행하여 2년간 추시하였으며 그 결과 31%에서만 추후 재건술을 요하였다고 보고하였다. 보존적 치료의 실패 요인으로 50% 이상의 부분파열, 후외측 다발의 손상, 축 이동 검사 양성, 나이가 많은 청소년 환자들인 경우 수술적 치료를 시행할 가능성이 높다고 하였다. 따라서 14세 이하의 환아로 50% 미만의 부분파열 환자들 중 불안정성이 없는 경우에 한하여 보존적 치료를 시행할 것을 권하였다.
하지만 완전 파열의 경우 비수술적인 치료의 결과가 부분 파열의 경우만큼 좋지는 않다. Vavken과 Murray23)의 체계적 문헌 고찰에 의하면 수술적 치료를 하는 것이 비수술적 치료를 받은 환자들에 비해 관절의 안정성과 이차적 손상의 예방 측면에서 보다 우수한 결과를 보였다고 하였고, Lawrence 등24)은 12주 이상 수술을 지연시키는 것이 봉합이 불가능한 반월연골판 손상의 발생률을 증가시키는 위험 요소라 하였다. 이와는 대조적으로 비수술적인 치료로 골 성숙이 이루어질 때까지 지연시킨 환자들과 조기재건술을 시행 받은 환자들과의 비교 연구에서 유사하게 좋은 결과를 보고한 연구도 있다. Woods와 O'Connor25)는 16개월 정도 수술을 지연시킨 13명의 청소년 환자들과 수상 후 평균 14주 이후에 재건술을 받은 116명의 환자들을 비교하였는데, 이차 손상 유무를 장기 추시하였을 때 기능적 결과에 차이가 없는 것을 보고하였다. 따라서 보조기 착용 및 스포츠로부터 완전 배제함으로써 골 성숙이 완성될 때까지 수술을 지연할 수 있다고 하였다. 하지만 Woods와 O'Connor25)의 연구는 후향적으로 대응집단(matched group)이 없었고 재활 프로그램에 대한 구체적 언급이 없어 일반화시키기에는 다소 무리가 있다.
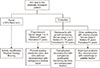
전방십자인대의 수술적 치료에는 일차 봉합술(primary repair)과 재건술, 성장판 보존 유무에 따라 성장판을 보존하는 술식(physeal sparing technique), 성장판을 통과하는 술식(transphyseal technique), 그리고 이들을 부분적으로 혼합시킨 부분적 성장판을 보존하는 술식(partial transphyseal technique)으로 나누어질 수 있으며, 관절 외 술식과 관절 내 술식으로 나누기도 한다. 수술 방법을 선택할 때 환자의 성숙 정도를 고려하여야 하는데 성숙도를 판단하는 다양한 방법이 사용되고 있다. 환자의 역연령은 대략적인 짐작으로 성 성숙도 혹은 골 연령과 상당한 차이를 보이기도 한다. Tanner stage는 환자의 성 성숙도를 반영하는 지표로 가장 흔히 사용된다(Table 1). 골 연령은 다양한 방법으로 측정할 수 있으나 좌측 완관절을 포함한 수부 방사선 사진을 얻어 골화 정도를 평가하여 계측하는 방법이 가장 널리 사용된다. 사춘기를 기준으로 구분하면, 사춘기 전기(prepubescent)는 Tanner stage 1과 2로 남아의 경우 골 연령이 12세 이하, 여아는 11세 이하에 해당하며 사춘기(pubescent)는 Tanner stage 3과 4로 남아의 경우 골 연령 13세에서 16세, 여아의 경우 골 연령 12세부터 14세가 이에 해당한다. Fig. 1의 모식도는 현재 일반적으로 받아들여지고 있는 치료 알고리즘 중의 하나이다(Fig. 2).26)
수술적 치료의 결과에 대하여 대부분의 술식이 좋은 결과를 보고하였으나 일반적으로 성인과 비교 시 소아 및 청소년기에 시행한 경우 재파열의 발생률이 높은 것으로 알려져 있다. Frosch 등5)은 메타 분석에서 935명의 청소년 환자 중 4.8%에서 재파열이 일어난 반면 성인에서는 3.1%만이 발생하여 청소년기에 수술을 시행 받은 경우 재파열의 발생률이 높다고 하였다. 하지만 스포츠 활동에 적극적으로 참여하는 성인의 경우 재파열이 높게는 13%까지 발생한다고 보고되어 있어 활동성을 배제한 단순 비교는 다소 무리가 있다.
성장판을 통과하는 술식은 성장판을 관통하여 대퇴골과 경골터널을 확공하는 술식으로 성장 장애의 위험성이 발생할 수 있어 주의를 요하므로 잔여성장이 많이 남지 않은 청소년 환자, 즉 Tanner stage 3, 4로 골 연령이 남아의 경우 13세 이상, 여아의 경우 12세 이상인 경우에 권장된다. 이 술식은 성인에서 시행하는 재건술식과 유사하나 터널의 크기가 보다 작고, 성장판의 중앙에 가깝게, 보다 수직으로 터널을 위치시키는 것이 다르다. 또한 이식건을 성장판 부위에 골편(bone plug)이나 나사로 고정하는 대신 골간단에 고정하게 된다. Kocher 등16)은 140명의 의사들을 대상으로 한 설문 조사에서 15명의 환자에서만 성장 장애가 발생하였다고 보고하였고 이들 중 12명에서 골편, 스테이플 혹은 관통 고정나사의 위치가 성장판을 통과하는 위치에 있어 성장 장애를 일으켰다고 하였다. 이와 대조적으로 Guzzanti 등27)과 Stadelmaier 등28)은 각각 다른 동물 모형에서 터널 내에 연부조직을 삽입 시 골교 형성이 억제되는 것을 관찰하여 성장판을 관통하는 술식이 반드시 성장 저하를 일으키지 않을 수 있다고 제시하였다. 하지만 대부분에서는 이러한 고정물이 성장판에 위치하지 않도록 되도록이면 피할 것을 권장하고 있다. 성장판을 통과하는 술식에 대한 결과는 비교적 양호하여 Kocher 등29)은 4가닥의 자가 슬건을 이용하여 재건술을 시행한 61예에서 2예에서만 재수술을 요하였고 성장 장애는 한 건에서도 발생하지 않는 등 우수한 결과를 얻었다고 보고하였고, 이후 Cohen 등30)과 Liddle 등31)도 유사하게 우수한 결과를 보고하였다. 또한 Kumar 등32)에 의한 평균 72.3개월의 비교적 장기 추시 결과도 양호한 것으로 보고되고 있다. 국내에서는 Lee 등33)이 역연령이 남자는 16세, 여자는 14세 이상이고, Tanner stage 3 이상의 청소년 환자 15명을 대상으로 동종 전경골건을 사용하여 재건 후 평균 4.3년 추시한 결과 Lysholm knee score scale은 술 전 평균 51점에서 술 후 최종 추시하였을 때 97점으로 호전된 것을 보고하였으며, 5 mm 이상의 하지 부동은 발생하지 않았다고 하였다. 최근 Tanner stage 1, 2에서 성장판을 통과하는 술식을 시행하여도 성장 장애나 하지 부동이 일어나지 않는다는 연구들이 있으나3134) Kaeding 등4)은 메타분석을 통해 이들 환자군에서 안정성을 결론짓기에는 근거가 부족하다고 하였다.
성장판을 보존하는 술식은 주로 Tanner stage 1 또는 2, 남아의 경우 골 연령 12세 이하, 여아의 경우 11세 이하의 사춘기 전기 연령에 사용된다. 성장판을 보존하는 다양한 관절 내, 관절 외 술식들이 보고되었는데 대부분 관절 내 골단부에만 터널을 확공하는 방법(all-epiphyseal drilling) 혹은 경골의 골간단부와 대퇴골 주위(over-the-top)에 고정하는 술식들의 변형이다. 초기에는 좋지 않은 결과들이 보고되었다.35) 최근 Guzzanti 등36)은 자가 슬건을 원위 부착부는 남겨둔 채 이를 경골의 골단 터널을 통해 통과시킨 후 대퇴골의 전방십자인대 기시부에 고정한 스테이플에 걸고 이를 다시 경골 터널로 통과시켜 고정하는 방법을 소개하였다. 8명의 평균 연령 11.15세, 평균 골 연령 10.9세의 Tanner stage 1 환자 중 성장이 완료될 때까지 추시가 가능하였던 환자가 5명으로 비록 환자 수는 적었지만, 성장 장애 없이 1.8 mm 정도의 전위만이 발생하여 좋은 결과를 보고하였다. 이후 Anderson37)은 골단을 통과하는 관절 내 술식을 소개하였는데, 이는 자가 슬건을 이용하여 각각 대퇴골과 경골의 골단에 터널을 만들어 이식건을 통과시킨 후 대퇴골 터널은 Endobutton으로, 경골 터널은 간섭 나사못으로 고정하는 방법이다. Anderson37)은 이 방법으로 시행한 평균 13.3세의 12명의 환자들 중 평균 4.1년을 추시하였을 때 한 예에서도 이식건의 실패가 없었고, 하지 부동 및 성장 장애도 관찰되지 않았다고 하였다. 이후 Lawrence 등38)은 대퇴골의 고정으로 Endobutton 대신 간섭 나사를 이용하는 Anderson의 방법을 변형시킨 술식을 소개하였는데, 이는 이식건의 길이를 감소시켜 추후 이식건의 신장을 예방하기 위함이다. 이 술식의 단점은 이론적으로 경골 터널에서 수직으로 주행하는 이식건이 대퇴골 터널에 들어가면서 급작스럽게 수평으로 주행각이 바뀜으로써 이식건의 손상이 있을 수 있다는 점이다(Fig. 3). 마지막으로 Kocher 등39)은 자가 장경인대를 이용하여 성장판을 보존하는 관절 내 및 관절 외 술식의 혼합 술식을 소개하였다. Kocher 등39)의 방법은 과거 MacIntosh와 Darby가 고안한 술식을 변형시킨 술식으로 장경인대의 중간 부위를 박리하여 Gerdy 결절의 부착부는 남겨둔 채 후방에서 이를 over-the-top으로 통과시킨 후 다시 대퇴 간 절흔과 반월연골판간 인대(intermeniscal ligament) 아래로 통과시켜 경골 근위부 전방부에 고정시키는 술식이다. 비 해부학적 재건술이라는 비판이 있기는 하지만 생역학 실험결과에서 우수한 안정성을 보였고, 평균 5.3년의 추시 결과도 좋은 것으로 보고되었다. 성장판을 통과하지 않은 술식이 아님에도 조기 성장판 유합에 대한 보고들이 있는데, Frosch 등5)은 성장판 보존술식 이후 5.9%의 성장 장애가 발생하여 성장판을 통과하는 술식에서 1.9% 발생한 것보다 오히려 높았음을 보고하였다. Chotel 등40)도 이와 유사하게 성장판 보존술식 이후 성장 장애가 발생할 수 있음을 보고하였다. 발생 기전은 명확하지 않지만 미숙한 술식으로 인하여 의인성 손상을 가하였거나 골단 내에 터널을 확공할 때 발생한 열에 의한 손상 가능성으로 설명하고 있다.
부분적 성장판을 보존하는 술식은 성장판을 보존하는 술식와 성장판을 통과하는 술식을 혼합한 술식이다. 즉 이식건의 터널이 대퇴골 혹은 경골 중 한군데의 성장판만 통과하고 한 군데의 성장판은 보존시키는 방법이다. 이때 터널의 크기는 성장판 단면적의 5% 이내가 되도록 6–8 mm 정도로 하고 성인에서보다는 보다 수직으로 위치시키게 된다. 주로는 근위 경골의 성장판을 통과시키고 원우 대퇴골의 성장판은 보존하는데 이는 원위 대퇴골이 하지 성장에 기여하는 정도가 더 크기 때문이다. Lipscomb와 Anderson41)은 자가 슬건을 이용하여 경골 성장판만을 통과시키고 대퇴골은 보존하는 술식을 이용하여 치료한 24명의 환자들(평균 연령 13세)을 평균 35개월간 추시한 결과 20명에서 수술 이전의 스포츠 활동을 할 수 있었다고 보고하였다. 또한 한 예에서만 2 cm의 하지 부동이 관찰되었다. 이후 Andrews 등42)과 Lo 등43)도 유사하게 좋은 결과를 보고하였다. 이 중 Lo 등43)의 연구는 비교적 장기 추시 결과인데, 평균 7.4년 추시하였을 때 하지 부동을 보인 환자는 없었으며 모두 3 mm 이내의 전위를 보였다.
최근 스포츠 활동이 증가함에 따라 소아 및 청소년의 전방십자인대 손상도 증가하고 있다. 운동 제한, 재활 치료로 구성된 비수술적 치료는 50% 이내의 부분 파열된 경우 만족스러운 결과를 기대할 수 있다. 완전 파열이 된 경우 아직 수술 시기에 대하여 논란이 있으나 최근 경향은 이차적인 반월연골과 관절연골 손상을 예방하기 위하여 조기에 수술을 시행하는 방향으로 전환되고 있다. 수술적 치료를 고려할 때 환자의 역연령과 생리적 성숙도, 그리고 골 성숙도에 따라 적절한 치료 방법을 선택하고 철저한 술 후 관리를 한다면 좋은 결과를 기대할 수 있을 것이다.
Figures and Tables
Figure 1
Sagittal magnetic resonance imaging of a patient with a complete anterior cruciate ligament rupture.
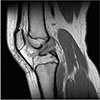
Figure 2
Treatment algorithm for anterior cruciate ligament (ACL) reconstruction in a skeletally immature patient. The ages referenced are the bone ages.
References
1. Rang M. Children's fractures. Philadelphia: Lippincott;1974.
2. Mohtadi N, Grant J. Managing anterior cruciate ligament deficiency in the skeletally immature individual: a systematic review of the literature. Clin J Sport Med. 2006; 16:457–464.

3. Utukuri MM, Somayaji HS, Khanduja V, Dowd GS, Hunt DM. Update on paediatric ACL injuries. Knee. 2006; 13:345–352.

4. Kaeding CC, Flanigan D, Donaldson C. Surgical techniques and outcomes after anterior cruciate ligament reconstruction in preadolescent patients. Arthroscopy. 2010; 26:1530–1538.

5. Frosch KH, Stengel D, Brodhun T, et al. Outcomes and risks of operative treatment of rupture of the anterior cruciate ligament in children and adolescents. Arthroscopy. 2010; 26:1539–1550.

6. Dodwell ER, Lamont LE, Green DW, Pan TJ, Marx RG, Lyman S. 20 years of pediatric anterior cruciate ligament reconstruction in New York State. Am J Sports Med. 2014; 42:675–680.

7. Olsen OE, Myklebust G, Engebretsen L, Bahr R. Injury mechanisms for anterior cruciate ligament injuries in team handball: a systematic video analysis. Am J Sports Med. 2004; 32:1002–1012.
8. Stanitski CL. Anterior cruciate ligament injury in the skeletally immature patient: diagnosis and treatment. J Am Acad Orthop Surg. 1995; 3:146–158.

9. Dorizas JA, Stanitski CL. Anterior cruciate ligament injury in the skeletally immature. Orthop Clin North Am. 2003; 34:355–363.

10. Flynn JM, Mackenzie W, Kolstad K, Sandifer E, Jawad AF, Galinat B. Objective evaluation of knee laxity in children. J Pediatr Orthop. 2000; 20:259–263.

11. Lee K, Siegel MJ, Lau DM, Hildebolt CF, Matava MJ. Anterior cruciate ligament tears: MR imaging-based diagnosis in a pediatric population. Radiology. 1999; 213:697–704.

12. Kocher MS, DiCanzio J, Zurakowski D, Micheli LJ. Diagnostic performance of clinical examination and selective magnetic resonance imaging in the evaluation of intraarticular knee disorders in children and adolescents. Am J Sports Med. 2001; 29:292–296.

13. Parker AW, Drez D Jr, Cooper JL. Anterior cruciate ligament injuries in patients with open physes. Am J Sports Med. 1994; 22:44–47.

14. Millett PJ, Willis AA, Warren RF. Associated injuries in pediatric and adolescent anterior cruciate ligament tears: does a delay in treatment increase the risk of meniscal tear? Arthroscopy. 2002; 18:955–959.

15. Dumont GD, Hogue GD, Padalecki JR, Okoro N, Wilson PL. Meniscal and chondral injuries associated with pediatric anterior cruciate ligament tears: relationship of treatment time and patient-specific factors. Am J Sports Med. 2012; 40:2128–2133.
16. Kocher MS, Saxon HS, Hovis WD, Hawkins RJ. Management and complications of anterior cruciate ligament injuries in skeletally immature patients: survey of the Herodicus Society and The ACL Study Group. J Pediatr Orthop. 2002; 22:452–457.

17. McCarroll JR, Rettig AC, Shelbourne KD. Anterior cruciate ligament injuries in the young athlete with open physes. Am J Sports Med. 1988; 16:44–47.

18. Mizuta H, Kubota K, Shiraishi M, Otsuka Y, Nagamoto N, Takagi K. The conservative treatment of complete tears of the anterior cruciate ligament in skeletally immature patients. J Bone Joint Surg Br. 1995; 77:890–894.

19. Aichroth PM, Patel DV, Zorrilla P. The natural history and treatment of rupture of the anterior cruciate ligament in children and adolescents. A prospective review. J Bone Joint Surg Br. 2002; 84:38–41.
20. Moksnes H, Engebretsen L, Risberg MA. Prevalence and incidence of new meniscus and cartilage injuries after a nonoperative treatment algorithm for ACL tears in skeletally immature children: a prospective MRI study. Am J Sports Med. 2013; 41:1771–1779.
21. Kocher MS, Micheli LJ, Zurakowski D, Luke A. Partial tears of the anterior cruciate ligament in children and adolescents. Am J Sports Med. 2002; 30:697–703.

22. Hole RL, Lintner DM, Kamaric E, Moseley JB. Increased tibial translation after partial sectioning of the anterior cruciate ligament. The posterolateral bundle. Am J Sports Med. 1996; 24:556–560.
23. Vavken P, Murray MM. Treating anterior cruciate ligament tears in skeletally immature patients. Arthroscopy. 2011; 27:704–716.

24. Lawrence JT, Argawal N, Ganley TJ. Degeneration of the knee joint in skeletally immature patients with a diagnosis of an anterior cruciate ligament tear: is there harm in delay of treatment? Am J Sports Med. 2011; 39:2582–2587.
25. Woods GW, O'Connor DP. Delayed anterior cruciate ligament reconstruction in adolescents with open physes. Am J Sports Med. 2004; 32:201–210.

26. Frank JS, Gambacorta PL. Anterior cruciate ligament injuries in the skeletally immature athlete: diagnosis and management. J Am Acad Orthop Surg. 2013; 21:78–87.

27. Guzzanti V, Falciglia F, Gigante A, Fabbriciani C. The effect of intra-articular ACL reconstruction on the growth plates of rabbits. J Bone Joint Surg Br. 1994; 76:960–963.

28. Stadelmaier DM, Arnoczky SP, Dodds J, Ross H. The effect of drilling and soft tissue grafting across open growth plates. A histologic study. Am J Sports Med. 1995; 23:431–435.
29. Kocher MS, Smith JT, Zoric BJ, Lee B, Micheli LJ. Transphyseal anterior cruciate ligament reconstruction in skeletally immature pubescent adolescents. J Bone Joint Surg Am. 2007; 89:2632–2639.

30. Cohen M, Ferretti M, Quarteiro M, et al. Transphyseal anterior cruciate ligament reconstruction in patients with open physes. Arthroscopy. 2009; 25:831–838.

31. Liddle AD, Imbuldeniya AM, Hunt DM. Transphyseal reconstruction of the anterior cruciate ligament in prepubescent children. J Bone Joint Surg Br. 2008; 90:1317–1322.

32. Kumar S, Ahearne D, Hunt DM. Transphyseal anterior cruciate ligament reconstruction in the skeletally immature: follow-up to a minimum of sixteen years of age. J Bone Joint Surg Am. 2013; 95:e1.
33. Lee DC, Shon OJ, Park C, Kwon MS. Clinical results of ACL reconstruction in the immature adolescent via transphyseal approach in tibia based on a new indication paradigm. J Korean Arthrosc Soc. 2012; 16:1–8.
34. Nikolaou P, Kalliakmanis A, Bousgas D, Zourntos S. Intraarticular stabilization following anterior cruciate ligament injury in children and adolescents. Knee Surg Sports Traumatol Arthrosc. 2011; 19:801–805.

35. Engebretsen L, Svenningsen S, Benum P. Poor results of anterior cruciate ligament repair in adolescence. Acta Orthop Scand. 1988; 59:684–686.

36. Guzzanti V, Falciglia F, Stanitski CL. Physeal-sparing intraarticular anterior cruciate ligament reconstruction in preadolescents. Am J Sports Med. 2003; 31:949–953.

37. Anderson AF. Transepiphyseal replacement of the anterior cruciate ligament in skeletally immature patients. A preliminary report. J Bone Joint Surg Am. 2003; 85:1255–1263.

38. Lawrence JT, Bowers AL, Belding J, Cody SR, Ganley TJ. All-epiphyseal anterior cruciate ligament reconstruction in skeletally immature patients. Clin Orthop Relat Res. 2010; 468:1971–1977.

39. Kocher MS, Garg S, Micheli LJ. Physeal sparing reconstruction of the anterior cruciate ligament in skeletally immature prepubescent children and adolescents. J Bone Joint Surg Am. 2005; 87:2371–2379.

40. Chotel F, Henry J, Seil R, Chouteau J, Moyen B, Bérard J. Growth disturbances without growth arrest after ACL reconstruction in children. Knee Surg Sports Traumatol Arthrosc. 2010; 18:1496–1500.

41. Lipscomb AB, Anderson AF. Tears of the anterior cruciate ligament in adolescents. J Bone Joint Surg Am. 1986; 68:19–28.





 PDF
PDF ePub
ePub Citation
Citation Print
Print





 XML Download
XML Download