Abstract
Purpose
This study aimed to develop and test a structural model for sleep quality in female shift work nurses. The hypothetical model was constructed on the basis of Spielman's 3P model of insomnia and previous research related to the sleep quality of shift nurses.
Methods
This cross-sectional study used structural equation modeling and recruited 285 female shift work nurses from four general and university hospitals with over 300 beds located in C and J cities in Gyeongsangnamdo. Data were collected from September 27 to October 20, 2016, and then analyzed using descriptive statistics, Pearson's correlation, and structural equation modeling. The study used SPSS/Win 18.0 and AMOS 18.0 in processing the data.
Results
The final model showed good fit to the empirical data: χ2/df=2.19, SRMR=.07, RMSEA=.07, AGFI=.85, TLI=.91, GFI=.93, GFI=.89, NFI=.87. The factors that influenced sleep quality were sleep hygiene (β=.32), perceived shift work status (β=−.16), stress response (β=.16), shift work experience (β=.15), perceived health status (β=−.14), and circadian rhythm (β=−.13) explaining 36.0% of the variance.
Conclusion
The model of sleep quality of the shift work nurses constructed in this study is recommended as a model to understand and predict the sleep quality of shift work nurses. The results suggest that strategies for improving the sleep quality of shift work nurses should focus on sleep hygiene, perceived health status, stress response, circadian rhythm, perceived shift work status, and shift work experience.
수면은 삶의 기본적인 활동으로 인간이 신체적, 정신적 기능을 회복하고 건강을 유지하는데 필수적이다. 충분한 수면은 건강과 안위를 증진시키는 반면, 수면부족은 피로, 졸음, 기억력과 집중력 감소, 초조, 긴장 등을 초래하고 낮 동안의 생활에 영향을 주는 등[1], 개인의 안녕과 삶의 질에 지대한 영향을 미친다[2].
간호사는 환자와 밀접한 관계 속에서 24시간 지속적으로 환자상태를 파악하고, 연속성 있는 간호 서비스를 제공해야 하므로 교대근무가 필요하다. 국내 의료기관에 종사하는 간호사의 약 85.0% 이상이 교대근무를 시행하고 있고, 150병상 이상 병원을 대상으로 조사한 결과 병동의 경우 98.6%가 3교대 근무를 하고 있는 것으로 나타났으며, 교대근무를 시행하는 주기는 2~3일∼1주 등 의료기관의 실정에 맞게 다양하게 운영되고 있다[3].
교대근무는 일주기리듬(circadian rhythm)을 교란시킴으로써 24시간 주기에서 깨어있어야 할 시간과 잠자는 시간이 뒤바뀌게 되어 수면의 질을 저하시킨다[4]. 수면의 질이란 수면의 양, 잠들기까지 걸리는 시간, 야간 수면 시 깨는 횟수, 각성후 다시 잠들기까지 걸리는 시간, 아침 기상 시 피곤감, 그리고 수면에 대한 일반적인 만족감 정도를 말한다[5]. 대부분 교대근무를 하는 간호사들은 주간기능장애, 수면 후 회복 및 수면만족도 저하, 수면유지의 어려움, 잠들기 어려움, 일어나기 어려움 등 수면의 질에 영향을 받게 된다[6]. 선행연구 결과에 따르면 교대근무 간호사는 비교대근무 간호사 보다 수면의 질이 낮았으며[7], Pittsburgh Sleep Quality Index (PSQI)로 측정한 교대근무 간호사의 수면의 질 점수는 평균 7.20점∼11.54점으로[891011] 수면장애의 기준점수인 5점을 초과하여[12] 교대근무 간호사의 수면의 질 저하가 심각함을 알 수 있다. 국외의 경우도 교대근무 간호사들의 76.0%가 수면의 질 저하를 경험하는 것으로 보고 되었다[13].
간호사들의 교대근무에 따른 수면의 질 저하는 교감신경계 활성, 감염에 대한 민감성 증가, 인지장애, 감정변화, 신체적 고통 등 간호사 개인의 건강문제 뿐 아니라[14] 간호사 이직의 주요 요인이 되고 있다[15]. 또한 직업적으로 간호업무수행의 정확성 및 효율성을 저하시켜 투약, 환자 파악 및 의료기기 작동의 오류, 주사침 상해 등의 병원 내 사고발생의 위험을 높여 환자의 건강 및 생명에 영향을 미친다[14].
교대근무 간호사는 일주기리듬의 교란에도 불구하고 간호사 개인의 건강을 유지하고, 항상 긴장된 상태에서 정확한 업무를 수행하기 위해 정신적·신체적으로 최상의 컨디션을 유지할 필요가 있으므로 교대근무 간호사의 수면의 질을 높이는 것은 간호계의 중요한 과제가 되고 있다.
간호사의 수면의 질을 증진시키기 위한 전략을 개발하기 위해서는 수면의 질에 영향을 미치는 요인들을 파악할 필요가 있다. 이들 영향요인을 효과적으로 파악하기 위해서는 이론적 기틀이 필요한데 Spielman [16]이 제시한 불면증 3P 모델(3P model of insomnia)은 수면장애의 원인을 포괄적으로 설명한 이론으로서 수면장애 치료에 있어서 효과적인 관점을 제공할 뿐만 아니라, 수면장애 요인을 파악하는데 효과적인 이론적 기틀을 제공하는 것으로 알려져 있다[17]. 구체적으로 보면, 수면장애에 대한 요인을 수면에 영향을 미치는 내적인자인 소인요인(predisposing factor), 수면장애를 야기시키는 촉진요인(precipitating factor), 수면장애를 지속시키는 지속요인(perpetuating factor)으로 분류하였으며, 이들 3가지 요인이 서로 유기적으로 연결되어 상호작용을 하면서 수면장애를 발생시킨다고 하였다. 즉, 소인요인과 촉진요인에 의해 수면장애가 생기고, 지속요인인 비적응적 대처행동에 의해 수면장애가 만성화된다고 하였다[16]. Spielman [16]의 불면증 3P 모델은 임상간호사, 간호대학생 대상의 수면장애나 수면의 질에 대한 선행연구[718]에서 이론적 기틀로 활용되어 왔으므로 교대근무 간호사의 수면의 질에 대한 이론적 기틀로 유용하다고 볼 수 있다.
선행연구에서 규명된 교대근무 간호사의 수면의 질에 대한 관련요인을 Spielman [16]의 3P 모델 기준에 따라 분류하면, 소인요인으로는 연령[19], 일주기 유형[81120]등이 있다. 촉진요인으로는 결혼상태[919], 지각한 건강상태[1119], 월경전 불편감[1920], 스트레스 반응[71119], 우울[8], 교대근무[7], 교대근무 경력[1119], 직무스트레스[719], 밤근무 일수[19], 부서만족도[21] 등이 있다. 지속요인으로는 수면위생[1120], 건강증진행위[921], 신체활동[11] 등이 있다. 이런 세 요인들이 서로 유기적으로 연결되어 상호작용을 하면서 교대근무 간호사의 수면의 질에 영향을 미친다고 할 수 있다.
하지만, 지금까지 교대근무 간호사의 수면의 질에 대한 선행연구들은 수면의 질에 대한 일부 관련 변수들만 다루었고, 소인요인, 촉진요인, 지속요인들을 모두 포함한 포괄적인 연구는 시도되지 않았다. 또한, 교대근무 간호사의 수면의 질에 영향을 미치는 변수들 간의 관계와 이들 변수들이 어떠한 경로로 수면의 질에 영향을 미치는지에 대한 인과적 모형 연구는 국외에서 1편[20]이 있었으나 국내에서는 전혀 시도되지 않았다. 더불어, 국내 간호사의 교대근무 현황은 대부분 병원에서 3교대 근무를 하고 있지만 국외의 경우 다양한 교대근무 형태(예: 미국 간호사의 근무형태: 8시간, 10시간, 12시간 근무제 등 다양함)가 있어 국내 간호사 대상의 인과적 모형 연구가 필요하다.
이에 본 연구에서는 선행연구에서 규명된 교대근무 간호사의 수면의 질 관련요인 중에서 여러 연구에서 일관된 관련성이 확인되고 변수 간에 중복(예: 신체활동은 건강증진행위의 하부영역에 포함)이 되지 않은 변수를 선정한 후, Spielman [16]의 불면증 3P 모델을 기반으로 변수를 구분하여 소인요인에 일주기 유형, 촉진요인에 지각된 건강상태, 교대근무 경력, 지각된 교대근무상태, 직무스트레스, 스트레스 반응, 지속요인에 수면위생, 건강증진행위를 포함시켜 교대근무 간호사의 수면의 질에 대한 구조모형을 구축하고자 한다. 이후 교대근무 간호사에게 자료를 수집하여 구조모형을 검증함으로써 수면의 질에 대한 영향요인을 규명하고, 교대근무 간호사의 수면의 질 향상을 위한 전략을 개발하는데 기초자료를 제공하고자 한다.
본 연구의 목적은 Spielman [16]의 불면증 3P 모델을 기반으로 교대근무 간호사의 수면의 질에 대한 가설적 모형을 구축하고, 모형의 적합도를 검증하며, 수면의 질에 영향을 미치는 요인들의 직·간접적 효과를 파악하기 위함이다.
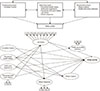
문헌고찰을 통해 교대근무 간호사의 수면의 질에 일관되게 관련이 있는 것으로 규명된 요인들을 Spielman [16]의 불면증 3P 모델을 기반으로 요인들을 분류하여 이론적 기틀을 도출하였다. 구체적으로 종속변수를 수면의 질로 설정하고 수면의 질에 영향을 주는 요인 중 소인요인으로는 일주기유형을 선정하였다. 촉진요인은 종속변수가 불면증이 아니라 수면의 질이므로 본 연구에서는 불면증을 촉진하는 촉진요인이 아니라 수면의 질을 저해하는 저해요인으로 용어를 수정하여 사용하였으며, 지각된 건강상태, 교대근무 경력, 지각된 교대근무상태, 직무스트레스, 스트레스 반응을 포함시켰다. 지속요인으로는 수면위생, 건강증진행위을 선정하였다. 이들 소인요인과 저해요인 및 지속요인은 서로 영향을 미치고, 이 요인들은 모두 수면의 질에 영향을 미치는 것으로 하여 이론적 기틀을 작성하였다(Figure 1).
본 연구의 이론적 기틀과 선행연구 결과에 근거하여 변수들 간의 경로를 설정하고 가설적 모형을 구축하였다. 구체적으로는 선행연구에서 일주기유형은 수면의 질[8], 수면위생[20]에 영향을 미친다고 하여 외생변수로 설정하였다. 지각된 건강상태는 직무스트레스[22], 스트레스 반응[1119], 건강증진행위[23], 수면위생[11], 수면의 질[1119]과 관련이 있거나 지각된 건강상태에 따라 이들 변수에 차이가 있는 것으로 나타나 외생변수로 설정하였다. 교대근무 경력에 따라 직무스트레스[19], 수면의 질[1119], 수면위생[11], 스트레스 반응[19]이 차이가 있는 것으로 나타나 외생변수로 설정하였다. 지각된 교대근무상태는 선행연구에서 직무스트레스[24]와 수면의 질[25]에 영향을 주는 것으로 추론할 수 있어 외생변수로 설정하였다. 내생변수는 외생변수들에 의해 영향을 받는 직무스트레스, 스트레스 반응, 건강증진행위, 수면위생, 수면의 질로 설정하였으며, 직무스트레스는 스트레스 반응[19]과 관련이 있거나, 직무스트레스에 따라 건강증진행위[24]가 차이가 있는 것으로 나타나 경로를 설정하였다. 또한, 선행연구에서 직무스트레스, 스트레스 반응, 건강증진행위, 수면위생이 수면의 질[7911]에 영향을 주는 것으로 나타나 이에 따라 최종적으로 Figure 1과 같이 가설적 모형의 경로를 설정하였다.
본 연구는 교대근무 간호사의 수면의 질에 대한 가설적 모형을 구축하고, 수집된 자료를 통해 모형의 적합성과 모형에서 제시한 가설을 검증하는 구조모형분석을 이용한 횡단적 조사연구이다.
본 연구의 대상자는 경남 C시와 J시에 근무하는 교대근무 간호사를 근접모집단으로 하여 편의표집 하였다. 구체적인 대상자 선정기준은 300병상 이상 규모의 총 4개 병원(300~500병상 규모의 종합병원 2개, 700~1000 병상 규모의 종합병원 1개, 상급종합병원 1개)에서 근무하는 여성간호사로서, 병동에서 3교대 근무하며 밤근무 일수가 2~3일씩, 한달 평균 6~7일이며, 임상근무경력 6개월 이상이고, 연구목적을 이해하고 동의한 간호사이다.
구조 방정식 모형에서 최대우도 추정법(Maximum Likelihood Estimation)으로 분석할 경우, 추천되는 표본의 크기는 최소 150개 정도가 필요하며 200~400개 정도면 바람직하다[26]. 이에 따라 표본수를 300명으로 결정하였고 부적절한 응답율을 예상하여 설문지 350부를 배포하여 345부가 수거되어 응답률은 98.5%였고, 이 중 대상자 선정기준에 맞지 않은 간호사가 응답한 설문지와 불성실하고 작성이 미비한 60부를 제외한 285부를 분석에 사용하였다.
본 연구의 자료수집을 위해 구조화된 설문지를 이용하였으며 도구는 원저자 또는 번역자 모두로부터 도구 사용에 대한 승인을 받았다.
간호사의 특성으로 연령, 결혼상태, 종교, 교육정도, 근무부서, 총 근무경력, 교대근무경력 및 수면위생 교육 유무를 조사하였다. 수면위생은 수면을 촉진하는 행위를 하거나(예: 규칙적인 운동 등), 수면을 방해하는 행위(예: 카페인 섭취 등)를 하지 않는 것을 의미한다[27]. 본 연구에서는 ‘수면위생에 대한 교육을 받은 적이 있습니까?’라는 문항에 있다, 없다 로 응답하도록 하였다.
Buysse 등[12]이 개발한 Pittsburgh Sleep Quality Index (PSQI)를 Cho [28]가 번역한 도구로 측정하였다. 이 도구는 지난 1달간의 수면의 질을 측정하는 것으로, 총 19개 문항, 7개 범주(주관적 수면의 질, 수면잠복기, 수면시간, 습관적 수면효율, 수면장애, 수면제 사용, 주간 기능장애)로 구성되어 있다. 각 범주는 0~3점으로 점수화하는데 이중 습관적 수면효율은 (실제 수면시간÷잠자리에 있는 시간)×100으로 계산하여, 85.0% 초과 시 0점, 75.0~84.0% 1점, 65.0~74.0% 2점, 65.0% 미만은 3점으로 환산한다. 점수범위는 0~21점이며, 점 수가 높 을수록 수 면의 질이 낮 음을 의 미하며, Buysse 등[12]의 기준에 의해 5점 이하이면 수면의 질이 높고, 5점이 초과되면 수면의 질이 낮은 것으로 분류된다. PSQI 19문항 중 7개 범주에는 들어가지 않아 점수화되지 않는 문항인 ‘타인에 의해서 수면에 영향을 받는가?’에 대한 1문항을 제외한 18문항을 대부분의 연구에서 사용하였으며, 본 연구에서도 18문항을 사용하였다. 수면의 질 영역 중 수면잠복기, 수면시간, 습관적 수면효율 영역은 대상 간호사가 3교대근무를 하므로 지난 한달 동안의 낮번, 초저녁번, 밤번 근무에 대해 각각 질문한 뒤 평균을 구하여 0~3점으로 점수화하였다. 신뢰도는 도구개발 당시 Cronbach's α=.83이었고, 본 연구에서는 .77이었다.
Smith 등[29]은 아침~저녁형 측정을 위한 기존 도구들인 morningness-eveningness questionnaire (MEQ) [30]와 diurnal type scale (DTS) [31]을 조합한 후, 문항 속성이 좋은 13개 문항들로 구성한 Composite Scale (CS)을 개발하였다. 본 연구에서는 이 도구를 Kim [32]이 번역하고, Kook 등[33]이 타당화 연구를 진행한 Korean translation of Composite Scale (KtCS)를 사용하였다. 총 13문항으로 구성되어 있으며 역문항은 9개이다. 각 문항 당 4~5점으로 채점하며 역문항은 역산하여 채점하였다. 점수범위는 13~55점이며 22점 이하를 저녁형, 23~43점은 중간형, 44점 이상은 아침형으로 분류되며, 본 연구에서는 점수가 낮을수록 저녁형에 가깝고, 점수가 높을수록 아침형에 가까운 것을 의미한다. Kim [32]의 연구에서는 Cronbach's α=.82이었으며, 본 연구에서는 .82 이었다.
교대근무관련 특성으로 교대근무에 대한 선호도 1문항, 교대근무 힘든 정도 1문항, 총 2문항으로 구성되어 있다. 5점 척도로 교대근무 선호도는 ‘매우 좋아한다’ 5점에서부터 ‘매우 싫어한다’ 1점으로 측정하고, 교대근무 힘든 정도는 ‘거의 힘들지 않다’ 5점에서부터 ‘매우 힘들다’ 1점으로 측정하며, 점수범위는 1~5점이다. 각 문항을 합산하여 점수가 높을수록 교대근무에 대한 선호도는 좋으며, 힘든 정도는 낮은 것을 의미하여 지각된 교대근무 상태는 좋은 것을 의미한다. 본 연구에서는 Cronbach's α=.82이었다.
Kim과 Gu [36]가 개발한 업무스트레스 도구를 Yun과 Lee [37]가 수정·보완한 도구를 사용하였다. 9개 하위영역의 총 43개 문항으로 구성되었으며, 구체적으로는 ‘간호업무관련 사항’ 6문항, ‘전문직 역할갈등’ 5문항, ‘전문지식 및 기술부족’ 4문항, ‘의사와의 갈등’ 3문항, ‘기타 인력, 대인관계와의 문제’ 6문항, ‘의료한계에 대한 심리적 부담감’ 3문항, ‘간호사에 대한 대우’ 5문항, ‘근무표와 관련된 사항’ 7문항, ‘환자와 보호자와 관련된 사항’ 4문항이다. 5점 척도로 점수범위는 1~5점이다. 점수가 높을수록 직무스트레스가 높음을 의미한다. 개발당시 신뢰도는 Cronbach's α=.94이었으며, 본 연구에서는 .95이었다.
Koh 등[38]이 개발한 Stress Response Inventory (SRI) 도구를 Choi 등[39]이 단축형으로 수정하여 타당도와 신뢰도를 검증한 도구로 측정하였다. SRI 단축형은 신체화, 우울, 분노의 3가지 영역으로 구성되어 있으며 총 22개 문항이며 5점 척도로 점수범위는 1~5점이다. 점수가 높을수록 스트레스 정도가 높음을 의미한다. Choi 등[39]의 연구에서 도구의 신뢰도 Cronbach's α는 신체화 영역 .85, 우울 영역 .86, 분노 영역 .84이었고 총 문항은 .92였다. 본 연구에서는 신체화 영역 .88, 우울 영역 .90, 분노 영역 .92이었고, 총 문항은 .95이었다.
Walker 등[40]이 개발하고 1996년에 개정한 Health Promoting Lifestyle Profile-II (HPLP-II)를 Seo와 Hah [41]가 번역하고 수정한 도구를 사용하였다. 총 50개 문항으로 6개 하위 영역인 건강책임, 신체적 활동, 영양, 영적 성장, 대인관계, 스트레스 관리로 구성되었다. 각 문항에 대해 ‘전혀 안한다’ 1점에서부터 ‘항상 한다’ 4점까지의 4점 척도로 점수범위는 1~4점이다. 점수가 높을수록 건강증진생활양식의 수행정도가 높음을 의미한다. 본 연구에서는 선행연구[91121]에서 수면의 질에 영향을 미치는 것으로 확인된 하위영역인 신체적 활동 8문항, 영양 9문항의 총 17문항으로 측정하였다. 교대근무 간호사를 대상으로 한 연구[9]에서 총 문항에 대한 Cronbach's α=.93이었고, 본 연구에서 두개 하위영역으로 구성된 도구의 Cronbach's α=.87이었다.
수면에 영향을 미치는 행위에 대한 실천 정도를 파악하기 위해 Yang 등[42]이 개발한 Sleep Hygiene Practice Scale (SHPS) 도구를 원저자에게 사용승인을 받고 본 연구자가 번역한 후 간호학 교수 1인의 자문을 통해 수정·보완 하였고, 역번역 과정을 통한 최종 번역본을 사용하였다. 이 도구는 총 30문항, 4개 하위영역(각성관련행동, 수면스케줄, 음식·음료섭취행동, 수면환경), 6점 척도로 이루어졌다. 문항의 예를 들면 ‘취침시간이 매일 일정하지 않다’, ‘취침 4시간 이내에 카페인 음료(예: 커피, 차, 콜라)를 마신다’, ‘잠자기 2시간 이내에 격렬한 운동을 한다’, ‘수면환경이 너무 시끄럽거나 너무 조용하다’ 등의 수면에 장애를 주는 문항으로 구성되어 있어, 점수범위는 1~6점인데 점수가 높을수록 수면위생이 나쁘다는 것을 의미한다. 도구개발 당시 전체문항의 신뢰도는 제시되지 않았고, 하위영역의 신뢰도 Cronbach's α는 정상 수면군에서 각성관련행동 .70, 수면스케쥴 .82, 음식·음료섭취행동 .72, 수면환경 .67이었다. 본 연구에서는 하위영역을 구분하여 확인적 요인분석을 실시한 결과 하위영역별 문항의 표준화 요인적재치가 0.5 미만인 문항이 10개로 분석되어 하위영역을 구분하지 않고 도구를 사용하였으며, 전체문항의 신뢰도는 Cronbach's α=.88이었다.
본 연구는 연구 대상자의 권리를 보호하고 존중하기 위하여 S병원의 기관윤리심의위원회의 승인(IRB No: 2016-SCMC-051-00)을 받은 후 자료수집을 실시하였다. 자료수집은 2016년 9월 27일부터 10월 20일까지 이루어졌다. 연구자가 대상병원의 간호부에 허락을 받고 수간호사에게 연구협조를 구한 뒤 간호사를 대상으로 연구 목적, 익명성, 비밀보장, 수집된 자료를 연구 이외의 목적으로는 사용하지 않을 것에 대해 설명하였다. 이후 서면동의를 한 대상자에게 설문지를 배부하여 응답하도록 한 후 연구자가 직접 회수 하였다. 설문지 응답에 소요되는 시간은 20분 정도였다. 수집된 모든 자료와 개인정보를 보호하기 위하여 실명이 없는 코드를 통해 대상자의 정보를 식별하였다. 연구 참여자에게는 소정의 선물을 제공하였다.
수집된 자료는 SPSS 18.0과 AMOS 18.0 Program을 이용하여 분석하였다. 대상자의 일반적 특성 및 측정변수들은 서술적 통계로 분석하였다. 측정변수 간 상관관계 및 다중공선성은 Pearson's correlation coefficient로 분석하였으며 표본의 정규성 검증은 왜도, 첨도를 이용하여 확인하였다.
구조모형 검증은 최대우도법을 이용하였으며, 잠재변수에 대한 측정도구의 타당도를 평가하기 위해 확인적 요인분석(confirmatory factor analysis [CFA])을 시행하였다. 가설적 모형의 적합도를 평가하기 위하여 절대적합지수로는 χ2검증, χ2/df, Standardized root mean square residual (SRMR), Root mean square error of approximation (RMSEA), G oodness of fit i ndex (GFI), Adjusted goodness of fit (AGFI)를 이용하였다. 증분적합지수로는 Normed fit index (NFI), Tucker-Lewis index (TLI), Comparative fit index (CFI)를 이용하여 분석하였다.
가설적 및 수정 모형의 경로에 대한 유의성 검증은 Standardized estimate, Critical Ratio, p값을 이용하고, 내생변수에 대한 설명력은 Squared Multiple Correlation (SMC)를 이용하였다. 모형의 직접효과, 간접효과와 총효과의 통계적 유의성을 검증하기 위해 부트스트래핑(Bootstraping)을 이용하였다.
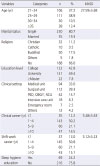
대상자의 연령은 ‘25~29세’가 111명(38.9%)으로 가장 많았고, 평균연령은 27.59세 였다. 결혼상태는 ‘미혼’이 230명(80.7%)으로 대부분이었다. 종교는 ‘없음’이 188명(66.0%)으로 많았으며, 교육정도는 ‘4년제 졸업’이 141명(49.4%)으로 과반수를 차지하였고, 근무부서는 ‘외과계’가 112명(39.3%)으로 많았다. 총 근무경력은 ‘1~5년 미만’이 143명(50.2%)으로 과반수를 차지하였으며, 총 근무경력 평균은 5.48년 이었다. 교대근무 경력은 ‘1~5년 미만’이 145명(50.8%)으로 과반수를 차지하였으며 교대근무 경력 평균은 5.12년이었다. 수면위생 교육 유무는 ‘무’가 216명(75.8%)으로 대부분이었다(Table 1).
대상자의 일주기 유형은 평균 30.05점(13~55점 범위), 지각된 건강상태는 평균 5.68점(3~12점 범위)이었다. 교대근무 경력은 평균 5.12년이었고, 지각된 교대근무상태는 평균 2.13점(1~5점 범위), 직무스트레스는 평균 3.25점(1~5점 범위), 스트레스 반응은 평균 2.79점(1~5점 범위), 건강증진행위는 평균 1.64점(1~4점 범위), 수면위생은 평균 2.92점(1~6점 범위), 수면의 질은 평균 7.77점(0~21점 범위) 이었다(Table 2).
표본의 정규성 검증을 한 결과 연구변수들의 왜도값(Skewness)의 범위는 −1.18~1.83, 첨도값(Kurtosis)의 범위는 −0.89∼3.45로 나타났는데, 왜도의 절대값이 2보다 큰 경우와 첨도의 절대값이 7보다 큰 경우에 정규성에 문제가 있다고 판단하는 기준[43]에서 볼 때, 본 연구변수들은 정규분포를 하고 있는 것으로 나타났다. 또한, 측정변수 간 상관계수의 절대값의 범위가 .03∼.49였는데, 단순상계수의 경우 .8 이상인 경우 다중공선성을 인정한다는 기준[44]에서 볼 때 강한 상관관계를 보이는 변수가 없어 다중공선성의 문제가 없는 것으로 확인되었다.
확인적 요인분석은 특정 잠재변수와 이를 설명하는 측정변수간의 관계를 파악하는 것으로 잠재변수에 대한 측정변수의 측정이 제대로 되었는가 평가하는 것이어서 본 연구변수 중 측정변수가 설정된 잠재변수인 지각된 교대근무상태, 직무스트레스, 스트레스 반응, 건강증진행위의 4개 변수에 대한 확인적 요인분석을 실시하고 표준화 요인적재치의 절대값 기준이 0.4이상이면 유의한 변수로 간주하는 기준을 적용하여 분석하였다[45]. 그 결과 1차 확인적 요인분석에서 직무스트레스의 하위영역인 간호업무와 관련된 사항 영역 중 1개 문항과 간호사에 대한 대우 영역 중 2개 문항, 건강증진행위의 하위영역 중 영양 영역의 1개 문항의 표준화 요인적재치가 0.4 미만으로 나타나 이들 문항을 모두 제거한 후 2차 확인적 요인분석을 실시하였다. 그 결과, 4개 변수 모두 하위항목들의 표준화 요인적재치가 모두 0.5 이상으로 나타나 집중 타당도가 있음을 확인하였다(Table 2). 판별타당도는 서로 다른 잠재변수간의 차이를 나타내는 것으로, 잠재변수의 Average variance extracted (AVE)가 잠재변수 간 상관계수의 제곱보다 큰 경우 판별타당도가 있다고 판단되는데[26], 본 연구에서 잠재변수들의 AVE는 .60∼.72이고 상관계수는 −.09∼.55로 AVE가 상관계수의 제곱값보다 커서 판별타당도가 있는 것으로 확인되었다.
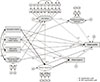
모형평가 시 χ2검증은 값이 작으면서 p>.05, χ2/df는 3 미만, GFI, NFI, TLI, CFI는 .90 이상, AGFI는 .85 이상, RMSEA는 .08 이하 SRMR은 .10 미만이면 적합한 것으로 판단한다[264346]. 본 연구의 가설적 모형에 대한 적합도는 χ2=2.96, SRMR=.08, RMSEA=.08만 적합한 것으로 나타났고, χ2=498.69 (p<.001), GFI=.85, AGFI=.80, NFI=.82, TLI=.84, CFI=.87로 적합하지 않은 것으로 나타나 가설적 모형은 수정이 필요한 것으로 나타났다.
가설적 모형의 적합도를 높이기 위해 수정지수(Modification Index [MI])를 이용해 자유모수를 추가하는 방법[26]을 사용하였다. 구체적으로는 스트레스 반응➔ 수면위생 경로(MI=17.67), 일주기 유형➔ 스트레스 반응 경로(MI=13.16)를 추가하였고, 직무스트레스의 하위항목인 근무표와 관련된 사항(y8)↔ 환자와 보호자와 관련된 사항(y9)의 오차항(MI=41.09), 기타 인력, 대인관계와의 문제(y5)↔ 간호사에 대한 대우(y7)의 오차항(MI=27.48), 전문지식 및 기술부족(y3)↔ 의료한계에 대한 심리적 부담감(y6)의 오차항(MI=28.62)을 연결하여 수정모형을 구축하였다. 그 결과, χ2=361.04 (p<.001)로 적합하지 않은 것으로 나타났으나 χ2/df=2.19로 적합하였으며, SRMR=.07, RMSEA=.07, AGFI=.85, TLI=.91, GFI=.93으로 적합한 것으로 나타났다. 그러나 GFI=.89, NFI=.87로 적합도가 약간 떨어졌다. 하지만 표본수에 민감한 GFI를 보완한 값인 AGFI가 적합하였고, NFI 값도 가설적 모형의 값보다 유의미하게 향상되었기 때문에 수정모형을 최종모형으로 결정하였다.
직무스트레스에 대한 유의한 경로는 지각된 건강상태(β=−.21, p=.001), 교대근무 경력(β=.18, p=.002), 지각된 교대근무상태(β=−.29, p<.001)이었으며, 이들 변수의 직무스트레스에 대한 설명력은 20.4%였다. 스트레스 반응에 대한 유의한 경로는 일주기 유형(β=−.21, p<.001), 지각된 건강상태(β=−.31, p<.001), 직무스트레스(β=.46, p<.001)이었으며 이들 변수의 스트레스 반응에 대한 설명력은 46.1%였다. 건강증진행위에 대한 유의한 경로는 지각된 건강상태(β=.24, p=.007)이었으며 설명력은 5.6%였다. 수면위생에 대한 유의한 경로는 지각된 건강상태(β=−.19, p=.002), 스트레스 반응(β=.35, p<.001)이었으며 이들 변수의 수면위생에 대한 설명력은 25.5%였다. 수면의 질에 대한 유의한 경로는 일주기 유형(β=−.13, p=.012), 지각된 건강상태(β=−.14, p=.022), 교대근무 경력(β=.15, p=.004), 지각된 교대근무상태(β=−.16, p=.010), 스트레스 반응(β=.16, p=.040), 수면위생(β=.32, p<.001)이었으며 이들 변수의 수면의 질에 대한 설명력은 36.0%였다.
수정모형에서 각 경로의 직접효과, 간접효과, 총효과는 Table 3과 같다. 교대근무 간호사의 직무스트레스에 대해서 지각된 교대근무상태는 가장 큰 직접효과(γ=−.29, p<.001), 총효과(γ=−.29, p<.001)를 보였다. 다음으로 지각된 건강상태(γ=−.21, p=.001), 교대근무 경력(γ=.18, p=.002) 순으로 유의한 총효과가 있었다. 스트레스 반응에 대해서 직무스트레스는 가장 큰 직접효과(β=.46, p<.001), 총효과(β=.46, p<.001)를 보였고, 다 음으로 지각된 건강상태(γ=.40, p<.001), 일주기 유형(γ=−.21, p<.001), 지각된 교대근무상태(γ=−.13, p=.010) 순으로 유의한 총효과가 있었다. 건강증진행위에 대해서 지각된 건강상태는 유의한 직접효과(γ=.24, p=.007), 총효과(γ=.24, p=.008)가 있었다. 수면위생에 대해서 스트레스 반응은 가장 큰 직접효과(β=.35, p=<.001), 총효과(β=.35, p=<.001)를 보였고, 다음으로 지각된 건강상태(γ=−.33, p=0.26), 직무스트레스(β=.16, p=.009), 일주기 유형(γ=−.12, p=.015), 지각된 교대근무 상태(γ=−.05, p=.012) 순으로 유의한 총효과가 있었다. 수면의 질에 대해서 수면위생은 가장 큰 직접효과(β=.32, p<.001)와 총효과(β=.32, p<.001)를 보였다. 다음으로 지각된 건강상태(γ=−.29, p=.009), 스트레스 반응(β=.27, p=.009), 일주기 유형(γ=−.21, p=.009), 지각된 교대근무상태(γ=−.19, p=.007), 교대근무 경력(γ=.13, p=.028), 직무스트레스(β=.11, p=.038) 순으로 유의한 총효과가 있었다.
본 연구는 교대근무 간호사의 수면의 질에 대한 구조모형을 구축하여 검증함으로써 간호사의 수면의 질에 대한 영향요인을 규명하여 수면의 질 향상을 위한 전략개발의 기초자료로 제공하고자 시도되었다.
교대근무 간호사의 수면의 질은 PSQI 로 측정한 결과 평균 7.77점(0~21점 범위) 이었으며, PSQI 에서 수면장애 진단기준인 5점 초과한 간호사가 76.8%로 나타나 대다수의 교대근무 간호사에서 수면의 질이 낮은 것으로 나타났다. 이러한 결과는 같은 도구를 사용하여 국내 종합병원 간호사를 대상으로 한 선행연구[911]와 일치하는 결과로, 교대근무 간호사의 수면의 질 향상을 위한 수면중재가 매우 필요함을 시사한다.
본 연구에서는 선행연구에서 교대근무 간호사의 수면의 질에 일관되게 관련요인으로 규명된 변수들을 선정하고 Spielman [16]의 불면증 3P 모델에 따라 분류하여 모형을 구축하고 검증한 결과 수정모형을 최종모형으로 구축하였으며 최종모형의 적합도는 적절한 것으로 나타났다.
최종모형에서 교대근무 간호사의 수면의 질은 일주기 유형, 지각된 건강상태, 교대근무 경력, 지각된 교대근무상태, 스트레스 반응, 수면위생이 유의한 영향요인으로 규명되었는데, 국내에서 교대근무 간호사를 대상으로 수면의 질에 대한 모형 연구가 없어 직접 비교할 수 없었다. 국외의 수면의 질 모형 연구와 비교해보면 타이완의 교대근무 간호사를 대상으로 한 Chung 등[20]의 연구에서는 수면의 질에 대한 영향요인을 신경생리적 요인, 심리적 요인, 행위요인으로 구성하고, 신경생리적 요인은 일주기 리듬과 월경 스트레스, 심리적 요인은 기분상태, 행위요인은 수면위생 변수를 선정하여 구조모형을 구축하여 검증한 결과, 월경 스트레스, 수면위생, 기분상태가 수면의 질에 유의하게 영향이 있는 것으로 나타났으나, 일주기 유형이 유의한 영향요인으로 규명되지 않아 본 연구결과와 부분적으로 일치하였다.
본 연구에서 개발된 최종모형에서 교대근무 간호사의 수면의 질이 36.0%로 설명되었는데, 모형의 설명력이 높지 않은 이유 중 하나는 간호사의 수면의 질을 타당하게 측정하는데 제한이 있기 때문으로 생각한다. 본 연구에서는 수면의 질을 측정하기 위하여 타당도와 신뢰도가 검증된 수면의 질 도구인 PSQI 를 이용하여 지난 한달 간 수면의 질을 측정하였다. 이 도구는 지난 한달 동안의 수면에 대한 질문 문항 중에 ‘몇 시쯤 잠자리에 들었습니까?’, ‘잠자리에서 잠들 때까지 얼마만큼의 시간이 걸렸습니까?’, ‘몇 시쯤 일어나셨습니까?’라는 문항에 대한 응답을 기반으로 수면잠복기, 수면시간, 습관적 수면 효율에 대한 점수를 내어 다른 문항과 합산하여 점수를 내게 되어 있는데, 교대근무 간호사는 지난 한달 동안 낮번, 초저녁번, 밤번 근무를 모두 경험하기 때문에 이들 문항에 대해 답하는데 어려움이 있다. 국내 선행연구[8911]에서는 교대근무 간호사에게 이들 문항을 어떻게 측정했는지에 대한 언급이 없으나 국외의 Chung 등 [20]은 지난 한달 동안의 낮번, 초저녁번, 밤번 근무에 대해 각각 이들 문항에 답하게 함으로써 수면의 질을 조사하였다. 본 연구에서는 이러한 측정방법이 보다 타당한 접근으로 생각되어 낮번, 초저녁번, 밤번 근무번 별로 측정을 한 후 평균을 내어 점수화하는 방법을 택하였다. 그럼에도 불구하고, 지난 한달 동안 각 근무번의 시행일수가 다르고 또한 교대근무 방향에 따른 수면의 영향이 있을 수 있는데, 예를 들면 밤번 후 낮번을 시행한 경우와 초저녁번을 시행한 경우에 수면의 질에 차이가 있을 수 있어 간호사의 수면의 질을 측정하는데 제한이 있는 것으로 생각된다. 그러므로 교대근무 중에서도 순환주기가 짧고 불규칙한 3교대 근무를 계속하는 간호사에게 수면의 질을 타당하게 측정할 수 있는 방법에 대한 연구가 필요하다. 또한 모형의 설명력이 낮은 다른 이유로는 본 모형에 포함되지 않은 변수 중에서 간호사의 수면의 질에 영향을 주는 주요 변수가 있을 가능성이 있는데 지금까지 간호사의 수면의 질과 관련되어 연구가 별로 이루어 지지 않은 변수로 근로조건 특성인 병원규모 및 병원근무 환경, 간호인력 규모, 교대근무 특성, 개인적 특성인 가사노동, 돌봐야 할 자녀 유무[10], 타고난 수면성향 등에 대한 탐색이 필요하다고 생각된다.
본 연구에서는 교대근무 간호사의 수면의 질에 대한 영향요인을 Spielman [16]의 불면증 3P 모델에 따라 소인요인, 저해요인, 지속요인으로 분류하였는데, 교대근무 간호사의 수면의 질에 대한 영향요인을 영향력이 큰 순서에 따라 논의해 보면 다음과 같다. 수면위생(지속요인)은 교대근무 간호사의 수면의 질에 가장 큰 영향(β=.32)을 주는 변수로 나타났으며 수면위생이 좋을수록 수면의 질은 높게 나타났다. 이러한 결과는 Jeong과 Gu [11]의 종합병원 교대근무 간호사 대상 연구에서 수면위생이 수면의 질에 가장 큰 영향(β=.25)을 주는 변수로 나타난 것과 Chung 등[20]의 타이완의 교대근무 간호사 연구에서 수면위생이 수면의 질에 가장 큰 영향(β=.31)을 주는 변수로 나타난 것과 일치하였다. 본 연구에서 교대근무 간호사의 수면위생 정도는 평균 2.92점(1~6점 범위, 점수가 높을수록 수면위생이 나쁨)으로 중간정도로 나타났다. 이러한 결과는 같은 도구를 사용한 Jeong과 Gu [11]의 연구에서 평균 2.73점(1~6점 범위)과 유사한 것으로, 교대근무 간호사의 수면의 질 향상을 위해 우선적으로 수면위생을 향상시킬 필요가 있음을 시사한다. 수면위생은 생활습관의 변화나 환경적 개선을 유도하는 인지-행동적 접근으로 다른 수면중재보다 비침습적이며 접근이 수월한 중재이므로 그 중요성이 부각되고 있다[27]. 그러나 지금까지 교대근무 간호사를 대상으로 수면위생과 수면의 질 간의 관계나 영향을 분석한 연구는 국내에서 Jeong과 Gu [11]의 연구 외에는 없어서, 본 연구에서 교대근무 간호사 대상으로 수면위생이 수면의 질에 중요한 영향을 미친다는 것을 규명한 것은 매우 의미있는 것이다. 하지만 본 연구에서 간호사의 75.8%가 수면위생 교육을 받은 적이 없다고 응답하여, 수면의 질 향상을 위해 간호사 대상의 수면위생 교육이 반드시 필요하다고 생각된다. 또한, 교대근무 간호사가 가장 영향력이 높은 수면위생을 실천하도록 하는 것이 필요한데, 먼저 근무별로 기상, 취침시간을 일정하게 하기, 일어난 후 침대에서 오래 머물지 않기, 낮동안 적당하게 빛에 노출하기. 침대에서 수면과 관련이 없는 행동을 하지 않기, 취침 4시간 이내에 카페인 음료 마시지 않기, 취침 2시간 이내에 술을 마시지 않기, 소음을 차단하고 쾌적한 수면 환경을 조성하기, 최소 하루에 6시간 이상의 수면시간을 확보하도록 하는 것부터 실천해야 할 것이다[47]. 한편, 개발된 수면위생 도구는 일반 성인을 대상으로 측정하는 도구이고 낮번, 초저녁번, 밤번 근무를 짧은 주기로 교대하고 있는 간호사에게 적절한 수면위생을 반영하는 수면위생 도구가 없는 상태이다. Jeong과 Gu [11]의 연구에서 간호사들에게 각 근무별로 수면에 효과적인 활동을 개방형 질문으로 조사한 결과에 따르면 밤 근무후 수면시 암막커튼을 이용하여 어두운 환경 조성하기를 제시하였고, 첫번째 밤근무에 미리 1~2시간 자고, 두번째나 세번째 밤근무 전에는 낮에 6~8시간의 수면을 취하도록 수면일정을 관리하기 등을 제시하였다[48]. 이와같이 짧은 교대근무를 하는 간호사에게 효과적인 수면위생 활동들을 규명하고 이들 활동을 반영하는 간호사 대상 수면위생 도구의 개발 연구가 이루어져야 할 것이다.
지각된 건강상태(저해요인)는 본 모형에서 수면의 질에 두 번째로 큰 영향요인으로 지각된 건강상태가 좋을수록 수면의 질이 좋은 것으로 나타났다. 이러한 결과는 Jeong [19], Jeong과 Gu [11], Hong [10]의 연구와 일치하였다. 본 연구에서 간호사의 지각된 건강상태 평균은 5.68점(3~12점 범위)으로 지각된 건강상태가 나쁜 편으로 나타났으므로, 교대근무 간호사의 수면의 질을 향상시키기 위해서는 간호사에게 건강관리의 중요성을 인식시키고, 건강을 관리하도록 하여 지각된 건강상태를 향상시킬 필요가 있다.
스트레스 반응(저해요인)은 수면의 질에 영향을 미치는 세 번째 영향요인으로 스트레스 반응이 높을수록 수면의 질은 낮게 나타났다. 이러한 결과는 Han 등[7]의 종합병원 간호사 대상의 연구에서 인지행동적 스트레스 증상, 심리적 스트레스 증상이 수면의 질에 유의한 영향을 주는 것으로 나타난 결과와 일치하며, Jeong [19]의 교대근무 간호사 대상 연구에서 스트레스 반응이 수면의 질과 상관관계가 높았던 것은 본 연구결과를 간접적으로 지지한다. 본 연구에서 스트레스 반응은 평균 2.79점(1~5점 범위)이었는데, 같은 도구로 측정한 Jeong과 Gu [11]의 연구에서는 평균 2.20점(1~5점 범위)으로 나타나 교대근무간호사의 스트레스 반응 정도는 중간정도로 “약간 그렇다∼웬만큼 그렇다” 수준으로 볼 수 있다. 한편, 직무스트레스(저해요인)는 수면의 질에 직접적인 영향을 미치지는 않았으나 스트레스 반응을 통한 간접영향으로 인해 수면의 질에 총효과가 있는 것으로 나타났다. 즉, 직무스트레스가 스트레스 반응을 통해 효과를 보인 것으로 나타난 것은 직무스트레스 그 자체보다는 축적되는 직무스트레스 상태가 신체나 심리·행동·인식에 영향을 미침으로써 나타날 수 있는 스트레스 반응이 교대근무 간호사의 수면의 질에 더 영향을 미치는 것을 시사하고 있다. 그러므로 교대근무 간호사의 수면의 질을 높이기 위해서는 스트레스 반응을 경감시키는 전략의 개발이 필요하며, 간호부서 차원에서 간호사의 직무스트레스를 관리하는 방안을 모색하는 것이 필요하다고 생각한다.
일주기유형(소인요인)은 수면의 질에 영향을 미치는 네 번째 영향 요인으로, 아침형일수록 수면의 질이 높게 나타났다. 이는 Kim 등 [8]과 Jeong과 Gu [11]의 교대근무 간호사 대상 연구와 일치하는 결과이다. 일주기 유형은 소인요인이므로 수정이 쉽지 않지만 중간형은 환경적 여건 및 행동습관을 지속적인 조정한다면 일주기 유형이 수정될 수 있을 것으로 생각된다. 따라서 일주기 유형을 아침형에 가까워지도록 취침 및 기상시간을 앞당기도록 수면습관을 바꾸기 위한 노력을 권장할 필요가 있다고 생각한다.
이외에도 본 모형에서는 지각된 교대근무상태(저해요인)가 좋을수록 수면의 질이 높게 나타났다. 지각된 교대근무상태는 대상 간호사들이 모두 교대근무를 하고 있지만 교대근무에 대한 지각된 상태는 다를 것이라는 추론에 의해 본 연구자가 설정한 개념이다. 본 연구에서는 이 개념을 교대근무에 대한 선호도와 교대근무의 힘든 정도로 조작화하여 측정하였는데, 교대근무 선호도는 평균 2.31점(1~5점 범위)으로 나타났고, 교대근무 힘든 정도는 평균 1.96점(1~5점 범위, 점수가 낮을수록 교대근무가 힘든 것을 의미함)으로 나타나, 교대근무에 대한 선호도가 낮고, 교대근무에 대하여 힘들어 하는 정도가 높은 것을 알 수 있었다. 지각된 교대근무상태와 수면의 질에 대한 선행연구가 없어 직접적으로 비교할 수 없지만 선행연구에서[6] 교대근무는 신체리듬 주기의 파괴로 수면의 질 저하를 초래하는 것으로 나타났으므로, 지각된 교대근무상태가 나쁠수록 수면의 질이 낮을 것으로 추정된다. 교대근무 간호사의 교대근무의 힘든 정도를 낮추기 위해서는 한국산업안전공단에서 제시한 교대작업자의 보건관리지침(KOSHA CODE, H-49-2008) [49]을 준수할 필요가 있다. 이 지침에서는 야간작업의 근무조건에 대한 권고사항으로 야간작업을 연속 3일 넘기지 않기, 야간반 마친 후 아침반 근무에 들어가기 전 최소 24시간 휴식하기, 교대방향을 아침반, 저녁반, 야간반의 순으로 하기, 아침반을 너무 일찍 시작하지 않기, 교대작업일정을 계획할 때 근로자가 원하는 것을 고려하기, 교대작업일정을 미리 통보하기 등을 제시하였다. 이들 권고내용이 2011년 일개 병원 교대작업자 보호 단체협약서에서 반영된 바 있다[50]. 그러므로 이러한 지침이 교대근무 간호사의 근무에 최대한 반영될 수 있도록 병원당국과 간호부 차원의 적극적인 지원이 있어야 하며, 교대근무가 힘들지 않도록 간호사 인력충원을 포함한 적극적인 조직의 지원이 필요하다.
교대근무 경력(저해요인)은 경력이 많을수록 수면의 질이 낮았다. 이는 교대근무 간호사의 경력 1년 미만군이 1~5년 미만군보다 수면의 질이 낮았던 연구[11]와 5년 미만군이 5~10년 미만군이나 10년 이상군보다 수면의 질이 낮았던 연구[19]와 달랐으므로 추후 교대근무 경력에 대한 반복연구가 필요하다고 생각한다.
반면, 본 연구에서는 영양과 신체활동 영역에 대한 건강증진행위(지속요인)를 측정하였는데, 수면의 질에 영향을 미치지 않는 것으로 나타났다. 이는 교대근무 간호사를 대상으로 한 Park [21], Shin과 Kim [9]의 연구에서 영양영역 건강증진행위가 수면의 질과 상관관계가 있었던 결과와 달랐으므로 반복연구가 필요하다. 한편, Park [21], Shin과 Kim [9]의 연구에서 신체활동 영역의 건강증진행위는 수면의 질과 상관관계가 없는 것으로 나타나 본 연구와 일치하였지만, Jeong과 Gu [11]의 연구에서 저신체활동군에 비해 중간신체활동군과 고신체활동군이 수면의 질이 높았다고 하여 추후 연구를 통하여 확인하는 것이 필요하다. 교대근무하는 간호사들은 대부분 신체활동이 많은 업무를 수행하고 있으므로 추후연구에서는 신체활동보다는 수행하고 있는 운동을 조사하는 것이 적절할 것으로 생각된다.
이상과 같이 여성 교대근무 간호사의 수면의 질에 대한 가설적 모형을 검증한 결과 간호사의 수면의 질에 수면위생이 가장 큰 영향을 주었으므로 간호사의 수면위생을 증진시킬 수 있는 전략을 우선적으로 강화할 필요가 있으며, 다음으로 지각된 건강상태를 향상시키고, 스트레스 반응을 경감시키는 방안을 모색하는 것이 필요하다고 생각한다.
본 연구의 제한점은 대상자가 모두 여성 간호사여서 교대근무하는 남성 간호사에게 일반화할 수 없으며, 지각된 교대근무상태는 연구자가 설정한 개념이며 2문항으로 구성되어 있어 지각된 교대근무상태에 대한 속성을 측정하는데 제한이 있다는 점이다.
본 연구의 의의는 선행연구에서 일관되게 규명된 교대근무 간호사의 수면의 질 관련변수들을 광범위하게 포함하고 Spielman [16]의 불면증 3P 모델에 따라 요인을 분류하여 모형을 구축하고 검증함으로써 교대근무 간호사의 수면의 질에 대한 영향요인을 포괄적으로 설명하였다는데 있다. 그러므로 본 모형은 교대근무 간호사의 수면의 질을 설명하는 중범위 이론개발에 활용될 수 있을 것이며, 연구 결과를 교대근무 간호사의 수면의 질 향상 전략을 개발하는데 활용할 것을 제안한다.
본 연구를 통해 구축한 교대근무 간호사의 수면의 질 최종모형은 수면의 질을 설명, 예측하는데 적합한 것으로 확인되었다. 교대근무 간호사의 수면의 질에 가장 큰 영향을 미치는 변수는 수면위생 이었으며, 다음으로 지각된 건강상태, 스트레스 반응, 일주기 유형, 지각된 교대근무상태, 교대근무경력 순이었으며, 모형의 수면의 질에 대한 설명력은 36.0%였다. 이들 변수를 기반으로 교대근무 간호사의 수면의 질 향상 전략을 개발할 것을 적극적으로 권장한다.
추후연구를 위한 제언으로는 첫째, 교대근무 간호사의 수면의 질을 타당하게 측정할 수 있는 도구와 방법에 대한 모색이 필요하다. 둘째, 교대근무 간호사에게 적합한 수면위생 도구의 개발이 필요하다. 셋째, 교대근무 간호사에게 적합한 수면위생 교육프로그램을 개발 및 적용하고 효과를 검증하는 연구가 필요하다. 넷째, 수면의 질에 영향을 미칠 것으로 예상되나 본 연구에서 다루지 않은 교대근무 간호사의 근로조건 특성, 교대근무 특성, 개인적 특성 측면의 주요변수를 규명하는 연구가 필요하다.
Figures and Tables
Notes
References
1. Moul DE, Nofzinger EA, Pilkonis PA, Houck PR, Miewald JM, Buysse DJ. Symptom report in severe chronic insomnia. Sleep. 2002; 25(5):548–558. DOI: 10.1093/sleep/25.5.548.
2. Taylor DJ, Mallory LJ, Lichstein KL, Durrence HH, Riedel BW, Bush AJ. Comorbidity of chronic insomnia with medical problems. Sleep. 2007; 30(2):213–218. DOI: 10.1093/sleep/30.2.213.

3. No OJ, Song MS, Kim KM, Eom OB, Han OH, Kim MJ, Hong JH. 2013 Survey on the status of hospital nursing staffing [Internet]. Seoul: Korea Hospital Nurses Association;c2013. cited 2016 Dec 1. Available from: http://khna.or.kr/web/notice/news.php.
4. Liu X, Uchiyama M, Kim K, Okawa M, Shibui K, Kudo Y, et al. Sleep loss and daytime sleepiness in the general adult population of Japan. Psychiatry Res. 2000; 93(1):1–11. DOI: 10.1016/S0165-1781(99)00119-5.

5. Pilcher JJ, Ginter DR, Sadowsky B. Sleep quality versus sleep quantity: Relationships between sleep and measures of health, well-being and sleepiness in college students. J Psychosom Res. 1997; 42(6):583–596. DOI: 10.1016/S0022-3999(97)00004-4.

6. Kwon GJ. A study on shift work nurses' sleeping pattern according to their fatigue level and working type [master's thesis]. Seoul: Ewha Womans University;2005. 1–56.
7. Han KS, Park EY, Park YH, Lim HS, Lee EM, Kim L, et al. Factors influencing sleep quality in clinical nurses. J Korean Acad Psychiatr Ment Health Nurs. 2011; 20(2):121–131. DOI: 10.12934/jkpmhn.2011.20.2.121.

8. Kim HS, Choi KS, Eom M, Joo EJ. Role of circadian types and depressive mood on sleep quality of shift work nurses. Korean J Psychopharmacol. 2011; 22(2):96–104.
9. Shin SW, Kim SH. Influence of health-promoting behaviors on quality of sleep in rotating-shift nurses. J Korean Acad Fundam Nurs. 2014; 21(2):123–130. DOI: 10.7739/jkafn.2014.21.2.123.

10. Hong KS. A Study on daytime sleepiness, insomnia, and the quality of sleep in clinical nurses [master's thesis]. Jeju: Jeju National University;2015. 1–74.
11. Jeong JY, Gu MO. The influence of stress response, physical activity, an sleep hygiene on sleep quality of shift work nurses. J Korea Acad Ind Coop Soc. 2016; 17(6):546–559. DOI: 10.5762/KAIS.2016.17.6.546.
12. Buysse DJ, Reynolds CF III, Monk TH, Berman SR, Kuper DJ. The Pittsburgh sleep quality index: A new instrument for psychiatric practice and research. Psychiatry Res. 1989; 28(2):193–213. DOI: 10.1016/0165-1781(89)90047-4.

13. Chien PL, Su HF, Hsieh PC, Siao RY, Ling PY, Jou HJ. Sleep quality among female hospital staff nurses. Sleep Disord. 2013; 2013:283490. DOI: 10.1155/2013/283490.

14. Edell-Gustafsson UM, Kritz EIK, Bogren IK. Self-reported sleep quality, strain and health in relation to perceived working conditions in females. Scand J Caring Sci. 2002; 16(2):179–187. DOI: 10.1046/j.1471-6712.2002.00078.x.

15. Yang EO, Choi IR, Kim SM. The impact of sleep disorder and job stress on turnover intention of shift working nurses. Korean J Stress Res. 2017; 25(4):255–264. DOI: 10.17547/kjsr.2017.25.4.255.
16. Spielman AJ, Caruso LS, Glovinsky PB. A behavioral perspective on insomnia treatment. Psychiatr Clin North Am. 1987; 10(4):541–553. DOI: 10.1016/S0193-953X(18)30532-X.

17. Jang CH, Kim SH, Oh DH. Cognitive behavioral therapy of insomnia. Hanyang Med Rev. 2013; 33(4):210–215. DOI: 10.7599/hmr.2013.33.4.210.

18. Kim MY, Choi HJ. Factors influencing sleep patterns during clinical practice weeks among nursing students: Based on Spielman's Model. J Korean Biol Nurs Sci. 2016; 18(4):203–221. DOI: 10.7586/jkbns.2016.18.3.203.
19. Jeong MS. The relationship between, job stress, quality of sleep and stress response among shift nurses [master's thesis]. Busan: Kosin University;2012. 1–72.
20. Chung MH, Liu WI, Lee HL, Hsu N. Selected neurophysiological. psychological, and behavioral influences on subjective sleep quality in nurses: A structure equation model. PLoS One. 2013; 8(11):e79529. DOI: 10.1371/journal.pone.0079529.

21. Park JH. Health promoting behaviors and sleep quality of shift working nurses [master's thesis]. Gochang: Chonbuk National University;2013. 1–47.
22. Kim BY. Job stress and related factors of nurses in a general hospital [master's thesis]. Gangneung: Kwandong University;2010. 1–67.
23. Yeun EJ, Kim HJ, Jeon MS. Factors influencing health promoting behavior among hospital registered nurses: Mood states, resourcefulness, and health perception. J Korean Acad Nurs Adm. 2011; 17(2):198–208.
24. Kim JS, Kim CJ. Association of job stress with health-promoting behaviors and health status in clinical nurses. Korean J Occup Health Nurs. 2016; 25(4):311–319. DOI: 10.5807/kjohn.2016.25.4.311.

25. Kim SJ, Gu MO. A study on the relationship among circadian types, sleep quality and adaptation to night shifts among nurses working on two or three day night duties. J Korean Clin Nurs Res. 2013; 19(3):309–320. DOI: 10.22650/JKCNR.2013.19.3.309.
26. Yu JP. The concept and understanding of structual equation modeling. Seoul: Hannare Publishing Co.;2012. p. 1–391.
27. Mastin DF, Bryson J, Corwyn R. Assessment of sleep hygiene using the sleep hygiene index. J Behav Med. 2006; 29(3):223–227. DOI: 10.1007/s10865-006-9047-6.

28. Cho YW. Measures of sleep and sleep hygiene. J Korean Sleep Res Soc. 2004; 1(1):12–23.
29. Smith CS, Reilly C, Midikiff K. Evaluation of three circadian rhythm questionnaires with suggestions for an improved measure of morningness. J Appl Psychol. 1989; 74(5):728–738. DOI: 10.1037//0021-9010.74.5.728.

30. Horne JA, Östberg O. A self-assessment questionnaire to determine morningness-eveningness in human circadian rhythms. Int J Chronobiol. 1976; 4(2):97–110.
31. Torsvall L, Åkerstedt T. A diurnal type scale. Construction, consistency and validation in shift work. Scand J Work Environ Health. 1980; 6(4):283–290. DOI: 10.5271/sjweh.2608.

32. Kim JK. Circadian rhythm and psychological adjustment. Korean J Health Psychol. 1998; 3(1):129–140.
33. Kook SH, Yoon JS, Lee HY. Cross validation of the Korean translation of composite Scale(KtCS) to measure morningness-eveningness. J Korean Neuropsychiatr Assoc. 1999; 38(2):297–305.
34. Speake DL, Cowart ME, Pellet K. Health perceptions and lifestyles of the elderly. Res Nurs Health. 1989; 12(2):93–100. DOI: 10.1002/nur.4770120206.

35. Kweon YR, Jeon HO. Effects of perceived health status, self-esteem and family function on expectations regarding aging among middle-aged women. J Korean Acad Nurs. 2013; 43(2):176–184. DOI: 10.4040/jkan.2013.43.2.176.

36. Kim MJ, Gu MO. The development of the stress measurement tool for staff nurses working in the hospital. J Nurs Acad Soc. 1984; 14(2):28–37. DOI: 10.4040/jnas.1984.14.2.28.

37. Yun CG, Lee HN. A study on the job stress of nurses in hospital. J Health Inform Stat. 2003; 28(2):95–110.
38. Koh KB, Park JK, Kim CH. Development of the stress response inventory. J Korean Neuropsychiatr Assoc. 2000; 39(4):707–719.
39. Choi SM, Kang TY, Woo JM. Development and validation of a modified form of the stress response inventory for workers. J Korean Neuropsychiatr Assoc. 2006; 45(6):541–553.
40. Walker SN, Sechrist KR, Pender NJ. The health-promoting life style profile: Development and psychometric characteristics. Nurs Res. 1987; 36(2):76–81. DOI: 10.1097/00006199-198703000-00002.
41. Seo HM, Hah YS. A study of factors influencing on health promoting lifestyle in the elderly: Application of Pender's health promotion model. J Korean Acad Nurs. 2004; 34(7):1288–1297. DOI: 10.4040/jkan.2004.34.7.1288.

42. Yang CM, Lin SC, Hsu SC, Cheng CP. Maladaptive sleep hygiene practices in good sleepers and patients with insomnia. J Health Psychol. 2010; 15(1):147–155. DOI: 10.1177/1359105309346342.

43. Kline RB. Principles and practice of structural equation modeling. 2nd ed. New York: Guilford Press;2004. p. 1–366.
44. Lee EO, Im NY, Park HA, Lee IS, Kim JI, Bae JI, et al. Nursing research and statistical analysis. Seoul: Soomoonsa;2009. p. 1–733.
45. Kim GS. Analysis structural equation modeling. Seoul: Hannarae Publishing Co.;2010. p. 1–663.
46. Hong SH. The criteria for selecting appropriate fit indices in structural equation modeling and their rationales. Korean J Clin Psychol. 2000; 19(1):161–177.
47. Koran Occupational Safety a Health agency. Night work and Shift work Occupational Health guidelines [Internet]. Ulsan: Koran Occupational Safety a Health agency;c2013. cited 2016 Dec 25. Available from: http://www.kosha.or.kr/www/boardView.do?contentId=354389&menuId=5405&boardType=A.
49. Korea Occupational Safety & Health Agency. Health care guidelines for shift workers [Internet]. Ulsan: Korea Occupational Safety & Health Agency;c2008. cited 2016 Dec 1. Available from: https://www.kosha.or.kr/cms/board/Download.jsp?fileId=63207.
50. Kim HJ. Domestic an international night worker health care case [Internet]. Ulsan: Korea Occupational Safety & Health agency;c2012. cited 2016 Dec 1. Available from: https://oshri.kosha.or.kr/cms/board/Download.jsp?fileId=72530.




 PDF
PDF ePub
ePub Citation
Citation Print
Print





 XML Download
XML Download